Psychologie am Kaffeetisch
Blog
Hier erscheinen regelmäßig neue Blogartikel. Du findest hier die Podcast-Folgen in gekürzter schriftlicher Form mit Quellenangaben, falls du die Inhalte noch einmal nachlesen möchtest.
Artikel #16 Podcast-Folge #16: Persönlichkeit
1 Was ist Persönlichkeit?
Was ist Persönlichkeit, welche Persönlichkeitseigenschaften gibt es und warum werden Persönlichkeitsfragebögen in der Personalauswahl eingesetzt?
Der Begriff „Persönlichkeit“ stammt ursprünglich von der Maske im griechischen Theater, die die Rolle eines Schauspielers darstellte (Rammsayer & Weber, 2016). Heute wird Persönlichkeit nicht mehr auf lediglich nach außen hin sichtbaren Eigenschaften begrenzt.
Eysencks Definition der Persönlichkeit betont, dass unsere Persönlichkeit aus bestimmten, über die Zeit stabilen Merkmalen besteht und vor allem durch unsere biologische Veranlagung beeinflusst ist (Eysenck, 1967). Zu diesen Merkmalen gehören der Charakter (der Wille), das Temperament (unsere emotionalen Reaktionen), der Intellekt (Intelligenz) und körperliche Eigenschaften (Rammsayer & Weber, 2016). Die individuelle Kombination dieser Merkmale ergibt die einzigartige Persönlichkeit eines Menschen. Die Persönlichkeit eines Menschen machen seine Eigenschaften aus (Geiser et al., 2017). Eine Eigenschaft bzw. ein „Trait“ ist die Tendenz einer Person, zu verschiedenen Zeitpunkten in verschiedenen Situationen eine bestimmte Reaktion zu zeigen.
2 Drei-Faktoren-Theorie der Persönlichkeit
Eysenck, einer der einflussreichsten Persönlichkeitsforscher des 20. Jahrhunderts, entwickelte ein Modell der Persönlichkeit, das biologische Grundlagen mit empirischer Forschung verknüpfte (Eysenck, 1967). Er nahm an, dass spezifische Merkmale des zentralen Nervensystems das Verhalten einer Person in bestimmten Situationen bestimmen. Durch Faktorenanalyse identifizierte er ursprünglich zwei, später drei übergeordnete Persönlichkeitsmerkmale: Extraversion, Neurotizismus und Psychotizismus.
- Extraversion beschreibt den Gegensatz zwischen Introversion (zurückhaltend, ruhig) und Extraversion (gesellig, aktiv, optimistisch).
- Neurotizismus bezieht sich auf emotionale Labilität und eine hohe Empfindlichkeit des autonomen Nervensystems, was zu Ängstlichkeit, Schuldgefühlen und einem geringen Selbstwertgefühl führen kann.
- Psychotizismus beschreibt Eigenschaften wie Impulsivität, Aggressivität und eine geringe Anpassungsfähigkeit an soziale Normen.
Für jeden dieser Faktoren stellte Eysenck eine Theorie auf, die neurobiologische Prozesse und ihr Verhalten in Zusammenhang brachte. Auch wenn viele seiner Annahmen inzwischen überholt oder angepasst wurden, war besonders seine Arousal-Theorie der Extraversion ein bedeutender Beitrag: Bei Introvertierten führt bereits eine geringe Menge an Reizen zu starker neuronaler Aktivität, während Extravertierte höhere Reizmengen benötigen, um dieselbe Reaktion auszulösen.
3 Big-Five-Modell (Fünf-Faktoren-Modell) der Persönlichkeit
Das Big-Five-Modell (Fünf-Faktoren-Modell) wurde von Goldberg (1981) entwickelt und ist heute eines der einflussreichsten Modelle zur Beschreibung der Persönlichkeit. Es hat sich in vielen Kulturen und Sprachen bewährt.
Die „Big Five“ wurden durch den lexikalischen Ansatz und die Faktorenanalyse ermittelt. Beim lexikalischen Ansatz wurde angenommen, dass die wichtigsten Charaktereigenschaften im Laufe der Zeit in der Sprache entstanden sind. In der Faktorenanalyse wurden Begriffe zur Persönlichkeitsbeschreibung immer weiter zusammengefasst, bis fünf übrigblieben. Diese fünf Faktoren sind voneinander abgrenzbar, was bedeutet, dass sie unabhängig voneinander sind. Die Ausprägung einer Persönlichkeitseigenschaft sagt also nichts über die Ausprägung einer anderen aus.
Die fünf Faktoren sind:
a) Neurotizismus
b) Extraversion
c) Offenheit für neue Erfahrungen (Ausmaß bzw. das Interesse an der Beschäftigung mit neuen Erfahrungen, Erlebnissen und Eindrücken (Leute sind u.a. experimentierfreudig, hinterfragen, sind wissbegierig, unkonventionell, etc.).
d) Verträglichkeit (Geht um „interpersonelles Verhalten“ (Leute sind: wohlwollend, verständnisvoll, kooperativ, mitfühlend, etc.)
e) Gewissenhaftigkeit (Selbstdisziplin und Kontrolle (Leute sind zielstrebig, entschlossen, organisiert, genau, ausdauernd, penibel etc.)
Alle fünf Eigenschaften sind dimensional zu betrachten, das heißt, man kann in verschiedenen Graden Ausprägungen aufweisen.
Big-Five-Test: https://www.lw.uni-leipzig.de/wilhelm-wundt-institut-fuer-psychologie/arbeitsgruppen/persoenlichkeitspsychologie-und-psychologische-diagnostik/persoenlichkeitstest
4 Personalauswahl und Persönlichkeitstests
Bestimmte Persönlichkeitseigenschaften sind für unterschiedliche Berufe von besonderer Bedeutung. Beispielsweise ist in der Arzneimittelforschung Gewissenhaftigkeit wichtiger als Extraversion. Daher nutzen Unternehmen Persönlichkeitsfragebögen zur Personalauswahl, um die Passung eines Bewerbers zur Stelle zu prüfen (Person-Job-Fit). Diese Tests dienen jedoch meist nur der ersten Vorselektion bei vielen Bewerbungen und sind nur ein Teil des Auswahlprozesses, der auch die Sichtung von Bewerbungsunterlagen und biografische Fragebögen umfasst. Persönlichkeitsfragebögen ersetzen kein Interview, sondern ergänzen es um Informationen zum Selbstbild des Bewerbers und sind berufsunspezifisch, mit allgemeinen Fragen wie „Ich arbeite lieber allein als im Team.“ Ein Kritikpunkt ist das sozial erwünschte Antwortverhalten, das manche Bewerber begünstigen könnte. Dies kann jedoch teilweise durch ein Assessment Center ausgeglichen werden, in dem das gezeigte Verhalten das im Fragebogen dargestellte Bild bestätigen sollte.
5 Literatur:
Eysenck, H. J. (1967). The biological basis of personality. Charles C Thomas.
Geiser, C., Götz, T., Preckel, F., & Freund, P. A. (2017). States and traits. European Journal of Psychological Assessment.
Goldberg, L. R. (1981). Language and individual differences: The search for universals in personality lexicons. Review of Personality and Social Psychology/Sage.
Rammsayer & Weber, 2016, 2. Korrigierte Auflage; Differentielle Psychologie – Persönlichkeitstheorien
Artikel #15 Podcast-Folge #15: Schlaf als unsichtbarer Feind: Wie er deine Gesundheit gefährdet
1 Funktionen von Schlaf
Schlaf erfüllt zahlreiche kognitive, metabolische und immunologische Funktionen (Born & Birbaumer, 2019). Er spielt beispielweise eine entscheidende Rolle bei der Gedächtnisfestigung, stärkt das Immunsystem und bietet dem Gehirn die notwendige Erholung. Der Schlaf-Wach-Rhythmus folgt einem zirkadianen Zyklus, der sich alle 24 Stunden wiederholt. Dieser Rhythmus wird durch eine „innere Uhr“ gesteuert, die dem Körper signalisiert, wann es Zeit ist, wach zu sein und wann es Zeit ist, zu schlafen (Born & Birbaumer, 2019).
2 Die Rolle von Licht und Melatonin
Licht hat einen entscheidenden Einfluss auf den Schlaf-Wach-Rhythmus. Denn die „innere Uhr“ wird durch das Licht gesteuert, das unsere Augen wahrnehmen. Trifft kein Licht auf die Augen, erkennt unser Körper, dass es Zeit ist, müde zu werden und bereitet sich auf den Schlaf vor, indem das Hormon Melatonin freigesetzt wird. Melatonin hilft dabei, müde zu werden und einzuschlafen. Je dunkler es ist, desto mehr Melatonin wird ausgeschüttet. Wenn es dagegen hell ist, wird die Melatonin Produktion gehemmt, was dazu führt, dass wir wach bleiben (Born & Birbaumer, 2019).
3 Schlafzyklen und -phasen
Der Schlaf besteht aus zwei Hauptphasen, die sich im Laufe der Nacht mehrfach wiederholen: die Rapid Eye Movement (REM)-Phase und die Non-Rapid Eye Movement (Non-REM)-Phase. Diese Phasen unterscheiden sich in der Tiefe des Schlafs und der Intensität der Träume (Born & Birbaumer, 2019). Während der REM-Phase träumen wir intensiver, während die Non-REM-Phase tiefen, erholsamen Schlaf bietet, der für die körperliche Regeneration wichtig ist.
4 Auswirkungen von Schlafmangel auf kognitive Funktionen
Schlafmangel und eine schlechte Schlafqualität haben einen großen Einfluss auf die kognitive Leistungsfähigkeit, insbesondere auf das Arbeitsgedächtnis (Könen et al., 2015). Das Arbeitsgedächtnis ist dafür zuständig, Informationen kurzfristig zu speichern und zu verarbeiten. Zu wenig oder zu viel Schlaf kann die kognitiven Fähigkeiten beeinträchtigen, besonders am Morgen. Studien zeigen, dass Schlafqualität und -dauer am Morgen einen stärkeren Einfluss auf das Arbeitsgedächtnis haben, während nachmittags vor allem die wahrgenommene Müdigkeit die Leistung beeinflusst (Könen et al., 2015). Schlafmangel hat ebenfalls Einfluss auf Schwankungen des Arbeitsgedächtnis (Galeano-Keiner et al., 2022). Akuter Schlafmangel beeinträchtigt vor allem einfache Aufgaben wie die Aufmerksamkeit und Wachsamkeit stärker als komplexe Aufgaben (Wickens et al., 2015). Obwohl langfristiger Schlafentzug die Reaktionsgeschwindigkeit und Aufmerksamkeit deutlich reduziert, bleiben komplexere kognitive Fähigkeiten wie logisches Denken und Entscheidungsfindung länger stabil (Killgore et al., 2010). Wenn der Schlaf wiederhergestellt wird, können sich die kognitiven Fähigkeiten jedoch oft verbessern (Waters & Bucks, 2011).
5 Auswirkungen von Schlafmangel auf die Gesundheit
Langfristiger Schlafmangel oder Schlafstörungen können erhebliche gesundheitliche Risiken mit sich bringen. Menschen, die unter chronischem Schlafmangel leiden, haben ein erhöhtes Risiko für ernsthafte Erkrankungen wie Diabetes, Bluthochdruck, Herz-Kreislauf-Erkrankungen und Adipositas (Itani et al., 2016). Auch die psychische Gesundheit leidet unter Schlafstörungen. Es wurde nachgewiesen, dass Schlafmangel das Risiko für Entzündungen und psychische Erkrankungen erhöht (Scott et al., 2021).
Besonders besorgniserregend ist die Verbindung zwischen schlechter Schlafqualität und dem Risiko, im Alter an Demenz oder Alzheimer zu erkranken. Studien zeigen, dass Menschen, die an Schlafstörungen oder Schlaflosigkeit leiden, ein deutlich höheres Risiko haben, diese neurodegenerativen Erkrankungen zu entwickeln (Shi et al., 2018; Bubu et al., 2017).
6 Empfehlungen zur Verbesserung der Schlafhygiene
Aufgrund der weitreichenden negativen Folgen von schlechtem Schlaf ist eine gute Schlafhygiene von großer Bedeutung. Schlafhygiene umfasst verschiedene Verhaltensweisen und Umgebungsfaktoren, die den Schlaf verbessern und Schlafstörungen reduzieren können. Wissenschaftliche Empfehlungen zur Schlafhygiene basieren auf Studien und sind oft Teil der kognitiven Verhaltenstherapie bei Insomnie (CBT-I).
1. Konsequenter Schlaf-Wach-Rhythmus: Es wird empfohlen, täglich zur gleichen Zeit schlafen zu gehen und aufzuwachen, auch am Wochenende. Dies stabilisiert den natürlichen Schlaf-Wach-Zyklus des Körpers.
2. Optimierung der Schlafumgebung: Ein ruhiges, dunkles und kühles Schlafzimmer fördert den Schlaf. Eine Raumtemperatur von etwa 18 bis 20 Grad Celsius wird als ideal angesehen. Lärm- und Lichtquellen sollten vermieden werden, um die Melatoninproduktion nicht zu stören.
3. Vermeidung von Bildschirmzeit: Mindestens 30 Minuten bis eine Stunde vor dem Zubettgehen sollten elektronische Geräte wie Handys und Computer vermieden werden, da das blaue Licht die Melatoninproduktion unterdrückt .
4. Entspannungstechniken: Entspannungstechniken wie progressive Muskelentspannung, Atemübungen oder Meditation können helfen, den Stress zu reduzieren und das Einschlafen zu erleichtern.
5. Vermeidung von Koffein, Nikotin und Alkohol: Stimulanzien wie Koffein und Nikotin sollten nachmittags und abends vermieden werden, da sie den Schlafrhythmus stören können. Auch Alkohol, der oft als Einschlafhilfe genutzt wird, kann die erholsamen REM-Schlafphasen stören.
6. Regelmäßige Bewegung: Körperliche Aktivität fördert den Schlaf, sollte jedoch mindestens drei Stunden vor dem Schlafengehen abgeschlossen sein, um den Körper nicht zu stark zu aktivieren.
7. Bett nur für Schlafen nutzen: Das Bett sollte nur für Schlafen und sexuelle Aktivitäten genutzt werden, um eine klare Verbindung zwischen Bett und Schlaf herzustellen.
8. Schlafrestriktion bei Insomnie: Bei Schlafstörungen wie Insomnie wird empfohlen, das Bett nur dann zu nutzen, wenn man tatsächlich müde ist. Bei längeren Wachphasen sollte das Bett verlassen werden, bis die Müdigkeit eintritt.
9. Vermeidung von Nickerchen: Tagsüber sollten Nickerchen möglichst vermieden werden, da sie den Schlafdruck für die Nacht verringern können.
10. Regelmäßige Schlafrituale: Rituale vor dem Schlafengehen, wie Lesen oder Entspannungsübungen, signalisieren dem Körper, dass es Zeit ist, sich zu beruhigen und sich auf den Schlaf vorzubereiten.
Diese Empfehlungen dienen dazu, gesunde Schlafgewohnheiten zu etablieren. Sie helfen dabei, die Schlafqualität zu verbessern und Schlafstörungen langfristig zu lindern.
7 Literatur:
Born, J., & Birbaumer, N. (2019). Zirkadiane Rhythmik und Schlaf. In R. Brandes, F. Lang, & R. F.
Schmidt (Hrsg.), Physiologie des Menschen. Berlin: Springer-
Lehrbuch.
Bubu, O. M., Brannick, M., Mortimer, J., Umasabor-Bubu, O., Sebastião, Y. V., Wen,
Y., Schwartz, S., Borenstein, A. R., Wu, Y., Morgan, D., & Anderson, W. M.
(2017). Sleep, Cognitive impairment, and Alzheimer’s disease: A Systematic Re-
view and Meta-Analysis. Sleep, 40(1). https://doi.org/10.1093/sleep/zsw032
Galeano-Keiner, E. M., Neubauer, A. B., Irmer, A., & Schmiedek, F. (2022). Daily fluc-
tuations in children’s working memory accuracy and precision: Variability at multi-
ple time scales and links to daily sleep behavior and fluid intelligence. Cognitive
Development, 64, 101260. https://doi.org/10.1016/j.cogdev.2022.101260
Itani, O., Jike, M., Watanabe, N., & Kaneita, Y. (2017). Short sleep duration and health
outcomes: A systematic review, meta-analysis, and meta-regression. Sleep Medi-
cine, 32, 246–256. https://doi.org/10.1016/j.sleep.2016.08.006
Killgore, W. D. S. (2010). Effects of sleep deprivation on cognition. In G. A. Kerkhof &
H. P. A. van Dongen (Hrsg.), Progress in Brain Research (Bd. 185, S. 105–129).
Elsevier. https://doi.org/10.1016/B978-0-444-53702-7.00007-5
Könen, T., Dirk, J., & Schmiedek, F. (2015). Cognitive benefits of last night’s sleep:
Daily variations in children’s sleep behavior are related to working memory fluctua-
tions. Journal of Child Psychology and Psychiatry, and Allied Disciplines, 56(2),
171–182. https://doi.org/10.1111/jcpp.12296
Scott, A. J., Webb, T. L., Martyn-St James, M., Rowse, G., & Weich, S. (2021). Improv-
ing sleep quality leads to better mental health: A meta-analysis of randomised con-
trolled trials. Sleep Medicine Reviews, 60,
101556. https://doi.org/10.1016/j.smrv.2021.101556
Shi, L., Chen, S.-J., Ma, M.-Y., Bao, Y.-P., Han, Y., Wang, Y.-M., Shi, J., Vitiello, M. V.,
& Lu, L. (2018). Sleep disturbances increase the risk of dementia: A systematic re-
view and meta-analysis. Sleep Medicine Reviews, 40, 4–
16. https://doi.org/10.1016/j.smrv.2017.06.010
Waters, F., & Bucks, R. S. (2011). Neuropsychological effects of sleep loss: Implication
for neuropsychologists. Journal of the International Neuropsychological Society:
JINS, 17(4), 571–586. https://doi.org/10.1017/S1355617711000610
Wickens, C. D., Hutchins, S. D., Laux, L., & Sebok, A. (2015). The Impact of Sleep Dis-
ruption on Complex Cognitive Tasks: A Meta-Analysis. Human Factors, 57(6),
930–946. https://doi.org/10.1177/0018720815571935
Artikel #14 - Podcast-Folge #14 Klimaschutz im Blick der Sozialpsychologie: psychologische Erklärungen für nachhaltiges Verhalten
1.0 Einleitung
Eine bedeutende gesellschaftliche Herausforderung ist der Klimawandel.
Der Temperaturanstieg führt zu schwerwiegenden Folgen durch Wetter-extreme wie Hitzewellen, Starkregen, Winde und Zyklone, aber auch zu direkt gesundheitlichen Problemen des Menschen durch thermische Belastungen und UV-Strahlung (Brasseur et al., 2017). Um die weitreichenden Schäden des Klimawandels zu minimieren, sind eine Vielzahl von Anpassungs- und Minderungsmaßnahmen unumgänglich (Pachauri et al., 2014). Jene Maßnahmen gehen auch mit Verhaltensweisen in der Gesellschaft einher, die klimaschützend sind. Was klimaschätzende Verhaltens-weisen beeinflusst, erklärt unter anderem die Sozialpsychologie. Umweltschützende Verhaltensweisen sind vielmals auch klimaschützende Verhaltensweisen.
2. Sozialpsychologie und Verhalten
2.1 normativer Einfluss
Das generelle menschliche Verhalten wird durch soziale Normen beeinflusst, einem Bezugssystem wie sich Personen verhalten sollten. Soziale Normen werden dabei auf unterschiedliche Art und Weise zwischen Personen weitergegeben. Neben verbalen und absichtlichen Belehrungen werden diese auch anhand nonverbaler Verhaltensweisen und dem Beobachten anderer Personen vermittelt (Klaus et al., 2014). Dies kann einer Person signalisieren, ob eine Verhaltensweise der sozialen Norm entsprach (Klaus et al., 2014). Eine bedeutende Rolle spielen dabei auch institutionelle Signale wie Gesetze, die vorgeben, was soziale Normen sind (Tankard & Paluck, 2016). Studien zum Autokinetischen Effekt von Sherif (1935) zeigen, welchen starken Einfluss die, durch eine Gruppe vorgegebene, Norm auf die Entscheidung eines Individuums der Gruppe hat. In dem Experiment saßen Versuchspersonen (Vpn) in einem dunklen Raum und sollten einen kleinen weißen statischen Punkt fixieren, der sich nach gewisser Zeit subjektiv zu bewegen schien. Es gab zwei Bedingungen. In der ersten Bedingung schätzten die Vpn zuerst allein die Amplitude ein, indem sich der weiße Punkt zu bewegen schien. Nachfolgend in einer Gruppe und dann erneut allein. Die Vpn bekamen in der Gruppe die Schätzungen der anderen Vpn mit. Das Ergebnis war, dass sich die Einzelschätzungen der Bewegungs-amplitude des Punktes in der ersten alleinigen Schätzung zwischen den Vpn stärker unterschieden als die Einzelschätzungen in der Gruppe. Wurden die Vpn darauffolgend ein weiteres Mal allein, d.h. nicht in der Gruppe, gefragt, blieben die Vpn bei ihrer den anderen Gruppenzugehörigen angepassten Schätzung. Das Experiment zeigt, dass die Vpn bei Konfrontation mit einem abweichenden Urteil durch die Gruppe ihr eigenes Bezugssystem aufgaben, um ihres dem der anderen Vpn anzupassen. Menschen nutzen sich im Austausch innerhalb einer Gruppe gegenseitig als Informationsquelle, sodass die Norm, nach der eine Person agiert, von dem sozialen Umfeld beeinflusst werden kann. Die Anpassung des eigenen Bezugssystems geschieht aufgrund normativer und informationaler Einflüsse, wobei der normative Einfluss das Bedürfnis einer Person nach Harmonie und sozialer Zustimmung bzw. das Vermeiden sozialer Ablehnung darstellt und der informationale Einfluss das Bedürfnis nach Verringerung von Unsicherheit (Deutsch & Gerard, 1955). Menschen passen sich insofern dem Verhalten ihrer sozialen Gruppe an, weil die Gruppennormen das Verhalten vorschreiben (Smith & Louis, 2009). Zu einer Verstärkung des Verhaltens einer Person kann es dabei kommen, wenn die Person merkt, dass ihr Verhalten durch die Eigengruppe unterstützt wird (Smith & Louis, 2009).
2.2 Prädikationsmodelle in der Sozialpsychologie
Den nachgewiesenen normativen Einfluss auf individuelles Verhalten findet sich in dem Modell der Theorie des geplanten Verhaltes (TPB; Ajzen, 1991) wieder. Das Modell der TPB (Vgl. Abb. 1) ist eines der einflussreichsten Prädiktionsmodelle der Sozialpsychologie. Das Modell erklärt, wie anhand von drei Prädiktoren (subjektive Norm, Einstellung und Verhaltenskontrolle) eine Verhaltensintention entsteht, die das geplante bzw. intentionale Verhalten einer Person voraussagt. Die Verhaltenskontrolle beeinflusst auch direkt das Verhalten.
3 Sozialpsychologie und Verhalten im Kontext Klimaschutz
Verhalten im Kontext Klimaschutz wird oftmals quasiexperimentell untersucht. Beispielweisehaben haben dies Reese et al. (2014) getan. Ziel war zu untersuchen, ob beschreibende soziale Normen zu einer Verhaltensänderung bezüglich der Handtuchverwendung in Hotels führen. Es wurden drei verschiedene Handtuch-wiederverwendungsschilder erstellt (3 Bedingungen), die zur Teilnahme am Handtuch-Wiederverwendungsprogramm der Hotels aufforderten. Je eines der drei Schilder wurde an dem Waschraumständer des Hotelzimmers angebracht. Ein Schild thematisierte die Bedeutung des Umweltschutzes. Die beiden weiteren Schilder verdeutlichten soziale Normen: Das zweite Schild vermittelte eine globale Norm (eine Norm, die für andere Hotelgäste charakteristisch ist) und das dritte Schild vermittelte eine Provinznorm (eine Norm, die für andere Gäste charakteristisch ist, die das gleiche Hotelzimmer nutzen). Teilnehmende der Studie waren Hotelgäste (n=132), die ihren Urlaub in je einem der zwei für die Studie ausgewählten Hotels in mitteleuropäischen Alpenorten verbrachten. Die unwissentlich an der Studie teilnehmenden Hotelgäste wurden per Zufallsprinzip einer der drei Bedingungen zugewiesen. Das Hotelpersonal zählte während des Experimentes, wie viele Handtücher benutzt wurden. Die Varianzanalyse ergab einen auf dem Alphaniveau von .01 signifikanten Effekt des Nachrichtentypus auf den Handtuchgebrauch (F(2,129)=7.41, =.10, p<.01). Die Hotelgäste mit dem Nachrichtentypus der Provinznorm (M=1.05, SD=.46) haben signifikant weniger Handtücher als die Hotelgäste mit dem Nachrichtentypus der globalen Norm (M=1.63, SD=.84), p<.001 und weniger Handtücher als die Hotelgäste mit dem Nachrichtentypus des Umweltschutzes (M=1.32, SD=.75), p=.13, nicht signifikant, benutzt. Eine weitere Varianzanalyse, bei der die Anzahl der Gäste pro Hotelzimmer berücksichtigt wurde, ergab weiterhin einen signifikanten Effekt des Nachrichtentypus auf den Handtuchgebrauch (F(3,128)=6.64, =.09, p<1). Laudenslager et al. (2004) untersuchten quasi-experimentell im Feld die Anwendbarkeit der Prädiktoren des Modells der TPB auf die klimaschützenden Verhaltensweisen: Recycling, Energie-einsparung und Mitfahrgelegenheit nutzen (vgl. Kapitel 3). Die Stichprobe bestand aus amerikanischen Luftwaffenangehörigen (n=307). Es wurde eine multiple Regression gerechnet. Die Prädiktoren des Modells der TPB erklären einen auf dem Alphaniveau von .01 signifikanten Teil der Varianz in den Intentionen der Luftwaffenangehörigen, zu recyclen (=.35, p<.001), Energie zu sparen (=.26, p<.01) und Fahrgemeinschaften zu bilden (=. =.21, p<.01). Das bedeutet, dass die Unterschiede in den Intentionen der Luftwaffenangehörigen, die jeweilige Verhaltensweise zu zeigen, auch durch die subjektive Norm, Einstellung und Verhaltenskontrolle erklärt werden konnte. Nach dem Modell der TPB steht die Intention dann im Zusammenhang mit dem Verhalten (Ajzen, 1991). Grundsätzlich bestätigt sich ein Zusammenhang zwischen sozialer Norm und klimaschützenden Verhaltensweisen (Berger, 2019; Etale et al., 2018; Gotschi et al., 2009; Reese et al., 2014). Ebenfalls bestätigt sich ein indirekten Zusammenhang zwischen subjektiver Norm und klimaschützenden Verhaltens-weisen (Arslan & Şar, 2018; de Leeuw et al., 2015; Han et al., 2010; Han & Yoon, 2015; Haustein & Hunecke, 2007; Kim et al., 2013; Laudenslager et al., 2004; Nigbur et al., 2010) und der Zusammenhang zwischen Verhaltenskontrolle und klimaschützenden Verhaltensweisen (Arslan & Şar, 2018; de Leeuw et al., 2015; Han et al., 2010; Haustein & Hunecke, 2007; Laudenslager et al., 2004; Silberer et al., 2020). Zudem besteht ein indirekter Zusammenhang zwischen der Einstellung und klimaschützenden Verhaltensweisen (Arslan & Şar, 2018; de Leeuw et al., 2015; Han et al., 2010; Han & Yoon, 2015; Haustein & Hunecke, 2007; Kim et al., 2013; Laudenslager et al., 2004; Nigbur et al., 2010; Silberer et al., 2020). Auch die Verhaltensintention, eine klimaschützende Verhaltensweise zu zeigen, steht im Zusammenhang mit dem tatsächlich gezeigten klimaschützenden Verhalten (Arslan & Şar, 2018; de Leeuw et al., 2015; Haustein & Hunecke, 2007).
4 Diskussion
Es zeigt sich, dass die Faktoren soziale Norm, Einstellung, Verhaltenskontrolle und Verhaltensintention Einfluss auf klimaschützendes Verhalten haben. Das Vermitteln von klimaschützenden Normen kann Menschen dazu motivieren, sich klimaschützend zu verhalten. Zukünftig sollten experimentelle Studien folgen, um die Anwendbarkeit der Faktoren zur Entwicklung nachhaltiger Interventions-maßnahmen zu untersuchen.
5 Literatur
Ajzen, I. (1991). The theory of planned behavior. Organizational Behavior and Human Decision Processes, 50(2), 179–211. https://doi.org/10.1016/0749-5978(91)90020-T
Arslan, M., & Şar, S. (2018). Examination of environmentally friendly “green” logistics behavior of managers in the pharmaceutical sector using the Theory of Planned Behavior. Research in Social and Administrative Pharmacy, 14(11), 1007–1014. https://doi.org/10.1016/j.sapharm.2017.12.002
Berger, N., Lindemann, A.-K., & Böl, G.-F. (2019). Wahrnehmung des Klimawandels durch die Bevölkerung und Konsequenzen für die Risikokommunikation. Bundesgesundheitsblatt - Gesundheitsforschung - Gesundheitsschutz, 62(5), 612–619. https://doi.org/10.1007/s00103-019-02930-0
Brasseur, G. P., Jacob, D., & Schuck-Zöller, S. (Hrsg.). (2017). Klimawandel in Deutschland. Springer. https://doi.org/10.1007/978-3-662-50397-3
de Leeuw, A., Valois, P., Ajzen, I., & Schmidt, P. (2015). Using the theory of planned behavior to identify key beliefs underlying pro-environmental behavior in high-school students: Implications for educational interventions. Journal of Environmental Psychology, 42, 128–138. https://doi.org/10.1016/j.jenvp.2015.03.005
Deutsch, M., & Gerard, H. B. (1955). A study of normative and informational social influences upon individual judgment. The Journal of Abnormal and Social Psychology, 51(3), 629–636. https://doi.org/10.1037/h0046408
Etale, A., Jobin, M., & Siegrist, M. (2018). Tap versus bottled water consumption: The influence of social norms, affect and image on consumer choice. Appetite, 121, 138–146. https://doi.org/10.1016/j.appet.2017.11.090
Gotschi, E., Vogel, S., Lindenthal, T., & Larcher, M. (2009). The Role of Knowledge, Social Norms, and Attitudes Toward Organic Products and Shopping Behavior: Survey Results from High School Students in Vienna. The Journal of Environmental Education, 41(2), 88–100. https://doi.org/10.1080/00958960903295225
Han, H., Hsu, L.-T. (Jane), & Sheu, C. (2010). Application of the Theory of Planned Behavior to green hotel choice: Testing the effect of environmental friendly activities. Tourism Management, 31(3), 325–334. https://doi.org/10.1016/j.tourman.2009.03.013
Han, H., & Yoon, H. J. (2015). Hotel customers’ environmentally responsible behavioral intention: Impact of key constructs on decision in green consumerism. International Journal of Hospitality Management, 45, 22–33. https://doi.org/10.1016/j.ijhm.2014.11.004
Haustein, S., & Hunecke, M. (2007). Reduced Use of Environmentally Friendly Modes of Transportation Caused by Perceived Mobility Necessities: An Extension of the Theory of Planned Behavior1. Journal of Applied Social Psychology, 37(8), 1856–1883. https://doi.org/10.1111/j.1559-1816.2007.00241.x
Kim, Y. J., Njite, D., & Hancer, M. (2013). Anticipated emotion in consumers’ intentions to select eco-friendly restaurants: Augmenting the theory of planned behavior. International Journal of Hospitality Management, 34, 255–262. https://doi.org/10.1016/j.ijhm.2013.04.004
Klaus, Stroebe, Wolfgang, & Hewstone, Miles (Hrsg.). (2014). Sozialpsychologie (6. Aufl.). Springer.
Laudenslager, M. S., Holt, D. T., & Lofgren, S. T. (2004). Understanding Air Force Members’ Intentions to Participate in Pro-Environmental Behaviors: An Application of the Theory of Planned Behavior. Perceptual and Motor Skills, 98(3_suppl), 1162–1170. https://doi.org/10.2466/pms.98.3c.1162-1170
Nigbur, D., Lyons, E., & Uzzell, D. (2010). Attitudes, norms, identity and environmental behaviour: Using an expanded theory of planned behaviour to predict participation in a kerbside recycling programme. British Journal of Social Psychology, 49(2), 259–284. https://doi.org/10.1348/014466609X449395
Pachauri, R. K., Mayer, L., & Intergovernmental Panel on Climate Change (Hrsg.). (2014). Climate change 2014: Synthesis report. Intergovernmental Panel on Climate Change.
Reese, G., Loew, K., & Steffgen, G. (2014). A Towel Less: Social Norms Enhance Pro-Environmental Behavior in Hotels. The Journal of Social Psychology, 154(2), 97–100. https://doi.org/10.1080/00224545.2013.855623
Sherif, M. (1935). A study of some social factors in perception. Archives of Psychology (Columbia University). https://web.mit.edu/curhan/www/docs/Articles/15341_Readings/Influence_Compliance/Sherif_A_Study_of_Some_Social_Factors_(1935)_Arch%20Psych.pdf
Silberer, J., Müller, P., Bäumer, T., & Huber, S. (2020). Target-Oriented Promotion of the Intention for Sustainable Behavior with Social Norms. Sustainability, 12(15), Article 15. https://doi.org/10.3390/su12156193
Smith, J. R., & Louis, W. R. (2009). Group Norms and the Attitude-Behaviour Relationship: Group norms and attitude-behaviour relations. Social and Personality Psychology Compass, 3(1), 19–35. https://doi.org/10.1111/j.1751-9004.2008.00161.x
Tankard, M. E., & Paluck, E. L. (2016). Norm Perception as a Vehicle for Social Change. Social Issues and Policy Review, 10(1), 181–211. https://doi.org/10.1111/sipr.12022
Artikel #13 - Podcast-Folge #13 Warum nicht jeder nach einem Trauma eine Posttraumatische Belastungsstörung entwickelt
1.0 Was ist eine traumatische Situation/ Trauma?
Eine traumatische Situation ist ein belastendes Ereignis oder eine Situation außergewöhnlicher Bedrohung oder katastrophenartigen Ausmaßes, das bei nahezu jedem tiefgreifende Verzweiflung auslösen würde (Dilling & Freyberger, 2019). Das Erleben einer traumatischen Situation kann eine Traumafolgestörung wie eine Posttraumatische Belastungsstörung (PTBS) zur Folge haben. Dennoch sind die Begriffe „Trauma“ und „Traumafolgestörung“ bzw. „PTBS“ voneinander abgrenzbare Begriffe. Das heißt: Eine Person, die eine traumatische Situation erlebt hat, muss nicht an einer PTBS leiden.
2.0 Aktivierung der Stresssysteme beim Erleben einer traumatischen Situation
Wenn eine gefährliche Situation wahrgenommen wird, leiten die Sinnesorgane (z.B. Auge, Ohren) die sensorischen Informationen zunächst an die Hirnstruktur Thalamus weiter. Vom Thalamus wird die Information direkt an die Hirnstruktur Amygdala geleitet. Die Amygdala reagiert sofort, das Gehirn springt in den „Notbetrieb“ und löst eine Stressreaktion aus. Die Aktivierung des langsamen und schnellen Stresssystems bewirken u.a. die Ausschüttung der Hormone Adrenalin und Cortisol (Pinel & Pauli, 2012), damit sich der Körper an die herausfordernde Situation anpassen kann (Zalpour, 2010). Aufgrund der schnellen Wirkung des Hormons Adrenalin wird dies als schneller Stressweg bezeichnet. Das Hormon Cortisol erreicht jedoch seine höchste Konzentration erst nach 20 bis 30 Minuten (Ramsay & Lewis, 2003) und wird deshalb als langsamer Stressweg bezeichnet.
2.1 Folgen der Stressreaktion
Die massive Stressreaktion während des Erlebens einer traumatischen Situation führt zu einer starken Aktivierung der Amygdala und zu einer Hemmung der Aktivierung der Hirnstruktur Hippocampus (Roozendaal & McGaugh, 2011). Die Amygdala gehört zum heißen Gedächtnis und der Hippocampus zum kalten Gedächtnis. Zusammen bilden sie das Furchtnetzwerk. Das heiße Gedächtnis speichert Informationen zu Emotionen und das kalte Gedächtnis speichert Kontextinformationen wie Zeitinformationen. Durch die massive Stressreaktion werden Informationen dekontextualisiert abgespeichert. Die Zeitinformation fehlt. Die Person hat nur fragmentierte (zersplitterte) Erinnerungen an die traumatische Situation: Emotionen sind meist abgespeichert, aber alle anderen Kontextinformationen fehlen. Dies nennt man Trauma-Gedächtnis.
3.0 Entstehung einer PTBS
Das Kognitive Modell (Ehlers & Clark, 2000) sagt, dass das Trauma-Gedächtnis (Vgl. Kapitel 2.1) zusammen mit einer dysfunktionalen Interpretation des Traumas (z.B. sich selbst Schuld zuschreiben) und seiner Konsequenzen zu einem Eindruck der weiterbestehenden Bedrohung und damit zusammenhängenden Sicherheitsverhalten führen kann. Liegen ungünstige Vorbedingungen (Risikofaktoren) vor und wird die erlebte traumatische Situation nicht nachbearbeitet, ist die Wahrscheinlichkeit hoch, eine Traumafolgestörung (z.B. Posttraumatische Belastungsstörung; PTBS) zu entwickeln. Die Nachbearbeitung (Erlebnis-Nachbesprechung) sorgt dafür, dass fehlende Kontextinformationen in das Trauma-Gedächtnis integriert werden.
3.1 Risikofaktoren
Mögliche Risikofaktoren sind: weibliches Geschlecht, geringes Bildungsniveau, sozioökonomischer Status, frühere Traumata, vorhandene psychische Störungen (Maercker, 2013).
3.2 Building-Block-Effekt
Der Building Block Effect sagt, dass mit zunehmender Anzahl an erlebten Traumatypen die Wahrscheinlichkeit an einer PTBS zu erkranken steigt (Neuner et al., 2004).
Literatur:
Cooper, J. E. (2012). Taschenführer zur ICD-10-Klassifikation psychischer Störungen. https://sfbs.tu-dortmund.de/items/d31baeb4-72c4-42de-bb1f-053942cbbf78
Ehlers, A., & Clark, D. M. (2000). A cognitive model of posttraumatic stress disorder. Behaviour research and therapy, 38(4), 319–345.
Maercker, A. (Hrsg.). (2013). Posttraumatische Belastungsstörungen. Springer. https://doi.org/10.1007/978-3-642-35068-9
Neuner, F., Schauer, M., Karunakara, U., Klaschik, C., Robert, C., & Elbert, T. (2004). Psychological trauma and evidence for enhanced vulnerability for posttraumatic stress disorder through previous trauma among West Nile refugees. BMC Psychiatry, 4(1), 34. https://doi.org/10.1186/1471-244X-4-34
Pinel, J., & Pauli, P. (2012). Biopsychologie (8. Aufl.). Pearson.
Reactivity and Regulation in Cortisol and Behavioral Responses to Stress—Ramsay—2003—Child Development—Wiley Online Library. (o. J.). Abgerufen 26. August 2024, von https://srcd.onlinelibrary.wiley.com/doi/10.1111/1467-8624.7402009
Roozendaal, B., & McGaugh, J. L. (2011). Memory modulation. Behavioral Neuroscience, 125(6), 797–824. https://doi.org/10.1037/a0026187
Zalpur, C. (2010). Anatomie Physiologie. Urban & Fisher.
Artikel #12 - Podcast-Folge #12 Konfrontationstherapie: Angststörungen überwinden durch Exposition
1.0 Was ist Konfrontationstherapie und Exposition
Die Exposition ist der Konfrontationstherapie zuzuordnen, eine Technik in der Verhaltenstherapie, bei der sich Patient:innen mit einem angstauslösendem Reiz konfrontieren und die Situation aushalten. Es geht um die bewusste Auseinandersetzung mit Ängsten und unangenehmen Gefühlen statt Vermeidung. Die Konfrontationstherapie ist die effektivste Therapie zur Behandlung von Angststörungen, wird aber auch zur Behandlung weiterer Störungen (Essstörungen, Abhängigkeitserkrankungen, usw.) eingesetzt (Bentz et al., 2009).
1.1 Formen der Konfrontation
Die Konfrontation kann auf zwei Dimensionen angeordnet werden: Zum einen nach der Art der Reizpräsentation (vgl. Kapitel 1.1.1) und zum anderen nach der Intensität der Reizpräsentation (vgl. Kapitel 1.1.2) (Bentz et al., 2009).
1.1.1 Art der Reizpräsentation
Der angstauslösende Reiz kann in der Realität (in vivo), in der Vorstellung (in sensu bzw. imaginativ) sowie virtuell (in virtuo) präsentiert werden. Patient:innen können sich also tatsächlich, das heißt in der Wirklichkeit, mit einem angstauslösenden Reiz (z.B. einer Spinne) konfrontieren – in vivo. Patient:innen können sich die gleiche Situation aber auch sehr intensiv im Kopf vorstellen – imaginativ – oder eine virtuelle Realität (z. B. eine VR-Brille) nutzen, um die gleiche Situation zu durchleben – in virtuo.
Bereits 1996 konnte Decety zeigen, dass das Vorstellen von Bewegungen und das tatsächliche Ausführen von Bewegungen auf ähnlichen neuronalen Mechanismen beruht. Eine von vielen Studien, die zeigen, dass unser Gehirn wenig zwischen Imagination und tatsächlichem Erleben unterscheidet, weswegen Exposition in sensu vermutlich funktioniert. Generell scheint die In-vivo-Konfrontation aber effektiver zu sein als die In-sensu-Konfrontation (Benzt et al., 2009).
1.1.2 Intensität der Reizpräsenation
Die Konfrontation mit dem angstauslösenden Reiz (z. B. einer Spinne) kann einerseits schrittweise und andererseits massiert geschehen. Bei einer schrittweisen Konfrontation erstellen Patient:innen zusammen mit einer Therapeut:in eine Liste angstauslösender Reize in aufsteigender Reihenfolge, vom geringsten bis zum stärksten angstauslösenden Reiz (Angsthierarchie). Beispielsweise könnte bei einer Spinnenphobie der geringste angstauslösende Reiz das Sehen einer Kellertür und der stärkste angstauslösende Reiz eine Spinne auf der eigenen Hand sein. Die Exposition beginnt dann mit dem geringsten und endet mit dem stärksten angstauslösenden Reiz. Bei einer massierten Konfrontation wird direkt mit dem stärksten angstauslösenden Reiz begonnen.
Patient:innenspezifisch wird die passende Art der Reizpräsentation mit der passenden Intensität der Reizpräsentation kombiniert, um eine effektive und nachhaltige Konfrontationstherapie durchzuführen.
2.0 Warum Konfronationstherapie funktioniert
2.1 Angstkurve
Patient:innen mit einer Angststörung haben eine Erwartung-(sangst) bezüglich des Angstverlaufs und der dazugehörigen Körperreaktionen (vgl. Abb. 1). Entweder erwarten sie, dass die Angst bis zu einem maximalen Niveau steigt und auf diesem Plateau bleibt (Gruppe A) , oder sie glauben, dass die Angstreaktion „ins Unendliche“ steigt (Gruppe B). Der Umgang mit der Erwartungsangst besteht oft in Vermeidung. Die angstbesetzte Situation wird verlassen, wodurch es zu keiner korrigierenden Erfahrung kommt, dass die erwartete Angstreaktion nicht eintritt. Das Vermeidungsverhalten hält die Angststörung aufrecht. In einer zukünftigen, angstbesetzten Situation wird es erneut zu einer Angstreaktion und sehr wahrscheinlich zu einer Vermeidung der Situation kommen. Die Konfrontationstherapie durchbricht diesen Mechanismus, da die Patient:innen in der angstbesetzten Situation bleiben und diese aushalten (keine Vermeidung). Die Angstreaktion schwächt sich von alleine ab (Gruppe C), sodass die Patient:innen lernen, dass der angstauslösende Reiz ungefährlich ist und der erwartete Angstverlauf gar nicht eintritt (korrigierende Erfahrung).
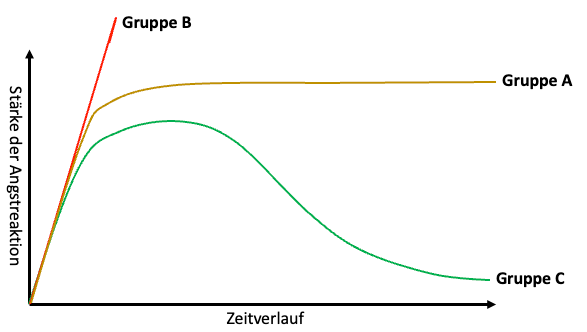
Abb.1: Angstkurve; modifiziert nach Margraf & Schneider (2008)
2.2 Mechanismen der Wirksamkeit von Konfrontationstherapie
Grundsätzlich ist die korrigierende Erfahrung (vgl. Kapitel 2.1) ein wichtiger Wirkmechanismus der Konfrontationstherapie.
Es gibt drei weitere Wirkmechanismen, die berücksichtigt werden sollten, um eine nachhaltige und langfristig wirksame Konfrontation zu erzielen. (1) Verschiedene Kontexte: Die neue Lernerfahrung durch die Konfrontation (vgl. Kapitel 2.1) ersetzt nicht die vorherige Erfahrung, sondern beide Erfahrungen existieren parallel. Die Konfrontation sollte in so vielen Kontexten wie möglich durchgeführt werden (Bentz et al., 2009), um eine nachhaltige sowie kontextunabhängige Wirksamkeit zu erzielen (Generalisierung). Mit Kontexten ist gemeint, dass die Konfrontation zu verschiedenen Zeitpunkten, an verschiedenen Orten, mit ähnlichen, aber nicht identischen, angst-auslösenden Reizen durchgeführt wird. (2) Erlebte Kontrolle: Patient:innen sollten während der Konfrontationstherapie die Kontrolle behalten und jederzeit die Möglichkeit zur kontrollierten Flucht haben (Bentz et al., 2009). (3) Sicherheitssignale weglassen: Das Vor-handensein eines Sicherheitssignals (z.B. Medikament, Person, Glücksbringer) während der Konfrontation mit einem angstauslösenden Reiz vermittelt Sicherheit (Bentz et al., 2009). Die Angstreaktion kann durch ein Sicherheitssignal verringert werden. Ist das Sicherheits-signal in einer angstbesetzten Situation dann nicht vorhanden, kann das Wegbleiben zum Angstauslöser werden.
3.0 Kombinationsbehandlung von Angststörungen
Psychische Störungen können monotherapeutisch (medikamentöse Therapie oder Psychotherapie) oder als Kombinationsbehandlung (medikamentöse Therapie und Psychotherapie) behandelt werden. Angststörungen werden medikamentös mit Benzodiazepinen und Antidepressiva behandelt (Bentz et al., 2009). Benzodiazepine führen zwar kurzfristig zu einer Symptomreduktion, sind aber zur langfristigen Verbesserung der Angstsymptomatik nicht geeignet, da die Konfrontationstherapie im Vergleich zur Benzodiazepin-Behandlung hinsichtlich der Stabilität der Therapieerfolge überlegen ist (Bentz et al., 2009). Dementsprechend ist monotherapeutisch eine medikamentöse Therapie von Angststörungen kurzfristig möglich, aber langfrstig nicht sinnvoll.
Zur langfristigen Behandlung von Angststörungen sollte eine Psychotherapie und keine Kombinationsbehandlung durchgeführt werden (Bentz et al., 2009). Wenn während der Konfrontationstherapie eine medikamentöse Therapie mit angstlösenden Medikamenten stattfindet, fehlt bei der Konfrontation mit dem angstauslösenden Reiz die Angstreaktion. Es kann somit zu keiner korrigierenden Erfahrung (vgl. Kapitel 2.1) kommen. Eine Kombinationsbehandlung ist nicht sinnvoll. Exposition ist der Goldstandard bei der Behandlung von Angststörungen.
4.0 Ablauf einer Konfrontationstherapie
Die Konfronationstherapie kann in vier Phasen eingeteilt werden (Michael & Tuscher-Caffier, 2009):
- Diagnostische Phase: Anfangs findet Diagnostik statt, um ggf. eine Indikation für eine Psychotherapie zu stellen. Folgend werden angstauslösende Reize herausgearbeitet.
- Psychologische vorbereitung: Es wird über Angststörungen und Exposition aufgeklärt. Die Erwartungen der Patient:innen werden evaluiert.
- Intensivphase der Exposition: Es kommt zur wiederholten Konfrontation mit angstauslösenden Reizen ohne Vermeidungsverhalten.
- Selbstkontrolle: Die Konfrontation findet in verschiedenen Kontexten ohne Psychotherapeut:in statt.
Literatur:
Bentz, D., Michael, T., & Margraf, J. (2009). Konfrontation und Exposition. Psychiatrie und Psychotherapie up2date, 3(06), 409-428.
Decety, J. (1996). Do imagined and executed actions share the same neural substrate?. Cognitive brain research, 3(2), 87-93.
Margraf, J., & Schneider, S. (2009). Panikstörung und Agoraphobie. Lehrbuch der Verhaltenstherapie: Band 2: Störungen im Erwachsenenalter—Spezielle Indikationen—Glossar, 3-30
Michael, T., & Tuschen-Caffier, B. (2009). Konfrontationsverfahren. In J. Margraf & S. Schneider (Hrsg.), Lehrbuch der Verhaltenstherapie: Band 1: Grundlagen, Diagnostik, Verfahren, Rahmenbedingungen (S. 515–530). Springer. https://doi.org/10.1007/978-3-540-79541-4_32
Artikel #11 - Podcast-Folge #11 Von der natürlichen, gesunden Angst zur Angststörung - Entstehung und Formen
1.0 Was ist Angst
Die "normale Angst" ist eine biologisch verankerte Warnreaktion bei Gefahr. Diese Warnreaktion aktiviert das sympathische Nervensystem, um eine Kampf- oder Fluchtreaktion zu ermöglichen und somit das Überleben zu sichern. Die Emotion Angst und die dazugehörige Körperreaktion sind dementsprechend normale, sinnvolle und lebensnotwendige Reaktionen. Die "pathologische" bzw. "krankhafte" Angst hingegen ist situationsunangemessen und zeichnet sich durch eine ungewöhnliche Intensität, Dauer und Häufigkeit aus.
2.0 Die Angstreaktion
Durch die Aktivierung des sympathischen Nervensystems und die damit verbundene Ausschüttung von Hormonen wird der Körper in einen Erregungszustand versetzt. Der Grund dafür ist, dass der Körper aktiviert und vorbereitet wird, um kämpfen oder fliehen zu können bzw. die Gefahrensituation zu bewältigen (Cannon, 1929). Dafür müssen dem Körper Energie bereitgestellt und die Muskeln mit Sauerstoff versorgt werden. Dies zeigt sich in Körpersymptomen wie Herzrasen, Schweißausbrüchen, Zittern, Mundtrockenheit, Atembeschwerden, Brustschmerzen, Magenschmerzen, Hitzewallungen, Kribbeln, Schwindel, Unwirklichkeitsgefühlen und vielem mehr.
3.0 Die Angststörung
Bei einer Angststörung werden die wahrgenommenen Körperreaktionen katastrophisiert. Es werden schlimme Folgen ausgemalt (teilweise bis zur Furcht, sterben zu können). Die Situation wird dann verlassen und in Zukunft gemieden (Vermeidungsverhalten). So wird keine korrigierende Erfahrung gemacht und die Angst bleibt bestehen (Clark & Beck, 2010). Hauptmerkmale einer Angststörung, die normale Ängste übersteigen, sind: starke Beeinträchtigungen in sozialen, beruflichen und privaten Bereichen, die das Funktionsniveau und die Alltagsbewältigung erschweren; unangemessene, zu intensive oder zu lang anhaltende Angstsymptome; subjektives Leiden; Abweichungen der Angst von gesellschaftlichen, kulturellen oder religiösen Standards und Regeln; sowie Vermeidungsverhalten. In vielen Fällen nehmen die Patienten ihre Angst sogar als irrational wahr und wissen, dass die gefürchtete Situation objektiv betrachtet nicht so bedrohlich ist, wie sie sie empfinden.
4.0 Die Entstehung einer Angststörung
Eine Angststörung entsteht durch das Zusammenkommen von prädisponierenden, auslösenden und aufrechterhaltenden Bedindungen (Barlow, 2002). Prädisponierende bzw. "anfällig machende" Bedingungen können ein leicht reizbares Nervensystem, familiäre Häufung von Angststörunngen (Genetik), belastende Erfahrungen in der Kindheit und eine disfunktionale Erziehung sein (Barlow, 2002). Die Zwei-Faktoren-Theorie (vgl. Kapitel 4.1) erklärt, wie es über die prädisponierenden Bedingungen hinaus durch eine auslösende Bedingung und Vermeidungsverhalten zu einer Angststörung kommt.
4.1 Zwei-Faktoren-Theorie
Die Zwei-Faktoren-Theorie erklärt die Entstehung von Angststörungen durch zwei Prozesse. Zuerst wird Angst durch eine schlechte Erfahrung mit einem bestimmten Reiz gelernt, in dem eine negative Erfahrung mit einem Reiz "verknüpft" wird (Mowrer, 1947). Beispielweise könnte der Reiz Fahrstuhlfahren sein und die negative Erfahrung Übelkeit. Die Person würde Fahrstuhlfahren folgend mit Übelkeit verbinden (bzw. "verbinden", "konditionieren") und ggf. Ängste vor dem Fahrstuhlfahren entwickeln. Anschließend wird diese Angst durch "Vermeidung" aufrechterhalten, da die negative Konsequenz ausbleibt und das Vermeidungsverhalten so verstärkt wird (Mowrer, 1947). Die Person meidet Fahrstuhlfahren, wodurch sie zwar kurzfristig weniger Angst hat, aber langfristig lernt, dass ihre Angst berechtigt ist, da sie nie die Erfahrung macht, dass beim Fahrstuhlfahren nicht zwangsweise Überlkeit auftritt. So bleibt die Angst bestehen und kann sogar schlimmer werden.
4.2 Schutz vor Angststörungen (Immunisierung und Modelllernen)
Manchmal können in der Kindheit und Jugend gemachte Erfahrungen vor der Entwicklung einer spezifischen Phobie schützen.
So zeigen Daten, dass häufiges Klettern in hohen Bäumen vor der Entwicklung einer späteren Phobie schützt bzw. immunisiert (Teismann et al., 2024). Kinder sehen ihre Eltern als Vorbild und gucken sich Verhaltensweisen ab (vgl. Modelllernen; Bandura, 1977). Wenn Eltern ihrem Kind signalisieren, dass Spinnen weder ekelig noch gefährlich sind und dementsprechend bei Konfrontation mit einer Spinne reagieren, ist die Wahrscheinlichkeit hoch, dass sich das Kind die Verhaltensweise abguckt und -keine- Spinnenphobie entwickelt.
5.0 Die verschiedenen Formen von Angststörungen
5.1 Agoraphobie:
Das Kernmerkmal der Agoraphobie besteht in der Angst vor dem Auftreten körperlicher Veränderungen und einem damit verbundenen Kontrollverlust, in dem eine Flucht nicht möglich ist (Teismann et al., 2024).
Lebenszeitprävalenz: 2,5-4% (Teismann et al., 2024)
5.2 Panikstörung:
Das Kernmerkmal der Panikstörung sind wiederholte, plötzlich und unerwartet auftretende Panikattacken, die sich durch ein schnelles und unkontrollierbares Auftreten eines starken Angstgefühls und körperlicher Symptome kennzeichnen (Teismann et al., 2024).
Lebenszeitprävalenz: 1,6-5,2% (Teismann et al., 2024)
5.3 soziale Phobie:
Das Kernmerkmal der sozialen Phobie ist die intensive Angst, in sozialen Situationen peinlich oder ungeschickt zu erscheinen und aufgrund dessen von anderen Personen negativ bewertet zu werden (Teismann et al., 2024).
Lebenszeitprävalenz: 7-12% (Teismann et al., 2024).
5.4 spezifische Phobie:
Das Kernmerkmal der spezifischen Phobie besteht in einer starken Furcht vor spezifischen Orten, Tieren, Objekten oder Ereignissen (Teismann et al., 2024).
Lebenszeitprävalenz (in Europa und USA): 9,4-12,5% (Teismann et al., 2024)
5.5 generalisierte Angststörung (GAS):
Charakteristisch für die GAS ist chronisch, anhaltende Angst und Nervosität begleitet durch körperliche Symptome wie Muskelverspannungen. Im Vordergrund der GAS stehen permanente, exzessive Sorgen (Teismann et al., 2024).
Lebenszeitprävalenz: 3,7% (Teismann et al., 2024)
Literatur:
Bandura, A. (1977). Social learning theory. Prentice-Hall.
Barlow, D. H. (2002). Anxiety and its disorders: The nature and treatment of anxiety and panic (2nd ed.). Guilford Press.
Cannon, W. B. (1929). Bodily changes in pain, hunger, fear and rage: An account of recent researches into the function of emotional excitement. Appleton-Century.
Clark, D. M., & Beck, A. T. (2010). Cognitive therapy of anxiety disorders: Science and practice. Guilford Press.
Mowrer, O. H. (1947). On the dual nature of learning: A re-interpretation of "conditioning" and "problem-solving". Harvard Educational Review, 17(2), 102-148.
Teismann, T., Thoma, P., Taubner, S., Wannemüller, A., & von Sydow, K. (Eds.). (2024). Klinische Psychologie und Psychotherapie: Ein verfahrensübergreifendes Lehr-und Lernbuch. Hogrefe Verlag GmbH & Company KG.
Artikel #10 - Podcast-Folge #10 Verhalten verstehen, Verhalten ändern: Ein Überblick über die Kognitive Verhaltenstherapie
1.0 Was ist die (Kognitive) Verhaltenstherapie (VT)
Die VT gehört zu einen der vier Richtlinienverfahren, dessen Therapie von den gesetzlichen Krankenkassen in Deutschland bezahlt werden. Um 1960 ist die VT aus der Strömung des Behaviorismuses heraus entstanden. Der Behaviorismus beschäftigt sich mit Lerntheorien wie der klassischen und operanten Konditionierung sowie dem Modelllernen zur Erklärung menschlichen Verhaltens. Die Idee entstand, dass konditioniertes, also erlerntes Verhalten, auch wieder "wegkonditioniert" werden kann. Das bedeutet, dass ein pathologische Verhalten, das ein Mensch aufgrund seiner psychischen Störung zeigt, erlernt ist und entsprechend auch wieder umgelernt werden kann. Die Strömung der kognitiven Wende entwickelte die VT weiter. Der Psychiater Beck und der Psychologe Ellis gingen davon aus, dass auch Kongitionen, genauer Bewertungen, eine bedeutende Rolle bei der Erklärung menschlichen Verhaltens spielen. Aktuell entwickelt sich die VT ebenfalls weiter: Die Strömung der "dritten Welle" entwickelt störungsspezifische verhaltenstherapeutische Therapien wie die Acceptance and Commitment therapy (ACT). Die VT kann heute als "Werkzeugkasten" gesehen werden, der störungsspezifische Therapien und Techniken beinhaltet, die patientenspezifisch angewendet werden können.
2.0 Merkmale der VT
Das Menschenbild der VT ist, dass der Mensch eine aktive Rolle bei der Gestaltung seines eigenen Lebens einnimmt und somit fähig zur Selbststeuerung ist. Der Therapeut bzw. die Therapeutin leistet "Hilfe zur Selbsthilfe", gibt dem Patienten oder der Patientin Wissen an die Hand, um das Problem selbst lösen zu können. Ferner ist die VT problem- und zielorientiert. Das bedeutet, dass die VT ein Problemlöseprozess ist, bei dem es gilt, von einem "Ist-Zustand" zu einem "Soll-Zustand" zu gelangen. Vor Beginn der eigentlichen Therapie kommen der Therapeut bzw. die Therapeutin und der bzw. die Patientin zu einem gemeinsamen Konsenz, wie der "Soll-Zustand", bzw. das Ziel der Therapie, aussehen soll. Des Weiterin ist die VT sehr transparent, struktuiert sowie wissenschaftsorientiert und ständig um Weiterentwicklung gemüht (Margraf, 2009).
3.0 Lerntheorien
Die VT geht davon aus, dass pathologisches Verhalten erlernt ist (Margraf, 2009) (vgl. Kapitel 1.0).
Folgende grundlegende Lerntheorien spielen in der VT eine wesentliche Rolle:
3.1 Klassische Konditionierung
Klassische Konditionierung ist ein Lernprozess, bei dem ein neutraler Reiz wiederholt zusammen mit einem Reiz präsentiert wird, der eine automatische Reaktion auslöst, sodass der neutrale Reiz schließlich allein diese Reaktion hervorruft. Ein Beispiel ist, wenn ein Hund das Geräusch einer Glocke lernt, mit Futter zu assoziieren, sodass er allein durch das Glockengeräusch zu sabbern beginnt (Pavlov, 1927).
3.2 Operante Konditionierung
Operante Konditionierung ist ein Lernprozess, bei dem Verhalten durch Belohnungen oder Bestrafungen beeinflusst wird. Verhalten, das positive Konsequenzen nach sich zieht, wird verstärkt und häufiger gezeigt, während Verhalten, das negative Konsequenzen hat, vermindert wird (Skinner, 1938).
3.3 Zwei-Faktoren-Theorie
Die Zwei-Faktoren-Theorie erklärt die Entstehung von Angststörungen durch zwei Prozesse. Zuerst wird Angst durch eine schlechte Erfahrung mit einem bestimmten Reiz gelernt, in dem eine negative Erfahrung mit einem Reiz "verknüpft" wird (Mowrer, 1947). Beispielweise könnte der Reiz Zugfahren sein und die negative Erfahrung Übelkeit. Die Person würde Zugfahren folgend mit Übelkeit verbinden (bzw. "verbinden", "konditionieren") und ggf. Ängste vor dem Fahrstuhlfahren entwickeln. Anschließend wird diese Angst durch "Vermeidung" aufrechterhalten, da die negative Konsequenz ausbleibt und das Vermeidungsverhalten so verstärkt wird (Mowrer, 1947). Die Person meidet Fahrstuhlfahren, wodurch sie zwar kurzfristig weniger Angst hat, aber langfristig lernt, dass ihre Angst berechtigt ist, da sie nie die Erfahrung macht, dass beim Fahrstuhlfahren nicht zwangsweise Überlkeit auftritt. So bleibt die Angst bestehen und kann sogar schlimmer werden.
3.4 Modelllernen
Modelllernen ist ein Lernprozess, bei dem Personen andere als Vorbilder sehen und ihr Verhalten nachahmen.
4.0 Kognitive Theorien
Die VT geht seit der kognitiven Wende davon aus, dass Bewertungen bei der Entstehung psychischer Störungen relevant sind (vgl. Kapitel 1.0). Folgende grundlegende kognitive Theorien spielen in der VT eine wesentliche Rolle:
4.1 Kognition
Vorgang des Denkens sowie das Ergebnis des Denkprozesses an sich (z.B. Einschätzen und Bewerten von Situationen; bsplw. wie eine Person das einschätzt und bewertet, wenn ein Freund sich nicht meldet).
4.2 Kognitive Schemata
(Lebens-)Regeln, die in bestimmten Situationen aktiv werden: z.B. meine Fähigkeiten sind gering.
4.3 Automatische Gedanken
Schnell bzw. reflexhaft ablaufende und subjektiv plausibel erscheinende Kognitionen.
4.4 Grundannahmen
Für eine Person grundlegende Überzeugungen, Regeln, Werthaltungen, etc. (z.B. Ich bin nicht gut genug).
5.0 psychotherapeutisches Arbeiten in der VT
5.1 ABC-Modell
Die ABC-Technik nach Ellis (1962) zur Vermittlung des Zusammenhangs zwischen Ereignissen, Bewertungen und Gefühlen gehört zu den am häufigsten angewandten Techniken in der VT. Mittels des ABC-Schemas wird dem Patienten vermittelt, dass negative Gefühle (C) nicht automatisch aufgrund von Auslösesituationen (A) entstehen, sondern dadurch, wie eine Person die Auslösesituation (A) bewertet (B). Erst die kognitive Bewertung eines Ereignisses als schlimm oder schön führt zu Angst oder Freude.
5.2 SORKC-Modell
Das SORKC-Modell nach Kanfer & Saslow (1969) dient dazu, das Verhalten einer Person in einer bestimmten Situation zu analysieren, indem es die Wechselwirkungen zwischen den Reizen, dem individuellen Organismus, der Reaktion und den Konsequenzen betrachtet. Durch die Identifizierung dieser Elemente kann die Verhaltenstherapie Strategien entwickeln, um unerwünschtes Verhalten zu verstehen, zu modifizieren und zu verbessern. Es hilft Therapeuten auch dabei, Interventionen zu planen, die darauf abzielen, Verhaltensmuster zu verändern, indem sie die Stimuli, den Organismus, die Reaktionen und die Konsequenzen gezielt beeinflussen.
5.3 kognitive Umstrukturuierung
Kognitive Psychotherapie identifiziert fehlangepasste, verzerrte und nicht realitätsgerechte Grundannahmen und Kognitionen sowie Denkfehler und verändert diese (kognitive Umstrukturierung).
Literatur:
Ellis, A. (1962). Reason and emotion in psychotherapy. Lyle Stuart.
Kanfer, F. H., & Saslow, G. (1969). Behavioral analysis: An alternative to diagnostic classification. Archives of General Psychiatry, 21(4), 364-368.
Margraf, J. (2009). Lehrbuch der Verhaltenstherapie (Vol. 3). S. Schneider, & G. Meinlschmidt (Eds.). Heidelberg: Springer.
Mowrer, O. H. (1947). On the dual nature of learning: A re-interpretation of "conditioning" and "problem-solving". Harvard Educational Review, 17(2), 102-148.
Pavlov, I. P. (1927). Conditioned reflexes: An investigation of the physiological activity of the cerebral cortex. Oxford University Press.
Skinner, B. F. (1938). The behavior of organisms: An experimental analysis. Appleton-Century.
Artikel #9 - Podcast-Folge #9 Mit Achtsamkeit gegen psychische Belastungen: Erfahrungen und Übungen
1.0 Die Bedeutung der Achtsamkeit in der Psychologie
Die bedeutenden und sozialrechtlich anerkannten Psychotherapieverfahren entwickeln sich ständig weiter. So kann die Akzeptanz- und Commitmenttherapie (ACT) der Verhaltenstherapie zugeordnet werden. Ein wichtiger Bestandteil der ACT ist das Konzept der Achtsamkeit, das ursprünglich aus der buddhistischen Philosophie stammt.
2.0 Grundlagen der Achtsamkeit
Jon Kabat-Zinn sagte 1990, dass ein achtsamer Geisteszustand entsteht, wenn man die Aufmerksamkeit auf den jeweils einzigartigen gegenwärtigen Moment richtet, dies bewusst und absichtsvoll tut und auf eine Wertung der Erfahrungen verzichtet. Achtsamkeit bedeutet also, im "Hier und Jetzt" zu sein und dabei einverstanden damit zu sein, was gerade ist, unabhängig davon, ob eine Situation angenehm oder unangenehm ist.
3.0 Die Rolle von Leiden und Schmerz
Menschliches Leiden und psychischer Schmerz sind normale Prozesse, wobei Schmerz und Leiden zwei unterschiedliche Dinge sind. Leiden entsteht nicht durch Schmerz, sondern durch den Kampf gegen den Schmerz (Hayes, 2005). Je mehr man gegen etwas ankämpft, desto mehr vergrößert sich das Leiden. Versuchen Menschen, Gedanken und Emotionen bewusst wegzubekommen, kann dies dazu führen, dass der psychische Schmerz bleibt. Eine mögliche Lösung wäre, loszulassen und einen achtsamen Geisteszustand zu entwickeln. Bei dem Konzept der Achtsamkeit geht es nicht darum, "aufzugeben", sondern einen bereits eingetretenen Zustand wie z.B. Angst, negative Emotionen, etc. im jetzigen Moment zu akzeptieren und dabei für zukünftige Veränderungen offen zu sein.
Die Achtsamkeit kann dabei helfen, in einen Zustand des "Seins" zu kommen und loszulassen von belastenden Gedanken und Emotionen. Ebenfalls verbessert Achtsamkeit die Körperwahrnehmung, die Emotionsregulation und Konzentrationsfähigkeit und kann entspannen (Heidenreich & Michalak, 2013).
4.0 Loslassen und Akzeptanz
Die Vorteile des Praktizierens von Achtsamkeit nutzt auch die ACT, ein Therapieverfahren entwickelt von Steven Hayes. Die Akzeptanz spielt in der ACT eine bedeutende Rolle und meint das bewusste Annehmen einer absichtsvollen, offenen, empfänglichen, flexiblen und nicht urteilenden Haltung gegenüber dem Erleben im gegenwärtigen Augenblick (Hoyer & Knappe, 2020). Dementsprechend ist eine Offenheit für alle Dimensionen des inneren Erlebens ohne eigene schmerzhafte Gefühle, Gedanken oder Erinnerungen zu bekämpfen oder loslassen zu müssen (Hoyer & Knappe, 2020).
5.0 Erlernen und Üben von Achtsamkeit
Das Erlernen von Achtsamkeit (und Akzeptanz) ist ein Prozess. Bei formellen Achtsamkeitsübungen folgt man einer Anleitung. Die Übung kann von einer anderen Person oder von einem selbst angeleitet sein oder auch durch ein digitales Medium abgespielt werden. Mediationen sind ein Beispiel für formelle Achtsamkeitsübungen. Beispielsweise können Apps wie "7Mind" oder Meditationen auf YouTube, Spotify genutzt werden. Empfehlenswert sind der Body-Scan oder Autogenes Training. Informelle Achtsamkeitsübungen sind solche, die im Alltag in jeder Situation durchgeführt werden können: Trinken Sie mal achtsam einen Kaffee - Wie schmeckt er, etwa bitter? Wie warm ist er? Wie fühlt sich das Herunterschlucken an? Die wohl bekannteste informelle Übung nennt sich "Genusstraining".
Literatur:
Hayes, S. C. (2005). Get our of your mind and into your life. The New Acceptance & Commitment Therapy. New Harbinger Publications.
Heidenreich, T. & Michalak, J. (2013). Die „dritte Welle“ der Verhaltenstherapie. Grundlagen und Praxis. Weinheim: Beltz.
Hoyer, J., & Knappe, S. (2020). Klinische Psychologie & Psychotherapie (3., vollständig überarbeitete und erweiterte Auflage). Aufl., Berlin [Heidelberg].
Artikel #8 - Podcast-Folge #8 Stationäre Psychotherapie in einer psychosomatischen Klinik
1.0 Psychosomatische Kliniken: Ein ganzheitlicher Ansatz für körperliche und psychische Gesundheit
Psychosomatik ist ein medizinisches Fachgebiet, das körperliche und psychische Symptome sowie Prozesse ganzheitlich betrachtet, da sie miteinander in Wechselwirkung stehen. Patientinnen und Patienten machen einen psychosomatischen Krankenhausaufenthalt, wenn ihr Störungsbild gut psychotherapeutisch behandelbar ist und sie weder sich selbst noch anderen gefährden. Psychosomatische Krankenhäuser können sowohl eine Akut- als auch eine Rehabilitationsstation haben. Auf der Akutstation befinden sich psychisch stark belastete Patientinnen und Patienten mit akuten Krisen. Das Ziel ist es, die Patientinnen und Patienten zu stabilisieren. Auf der Rehabilitationsstation befinden sich Patientinnen und Patienten, die meistens schon länger psychisch erkrankt und arbeitsunfähig sind. Das Ziel ist es, festzustellen, ob die Patientinnen und Patienten beruflich wiedereingegliedert werden können.
Typische in einem psychosomatischen Krankenhaus vorzufindende Störungsbilder sind u.a.: Depressionen und „Burnout“, Angststörungen, Somatisierungsstörungen, Schmerzstörungen und Persönlichkeitsstörungen.
2.0 Diagnose und Behandlungsplan: Der erste Schritt zur Genesung
Vor Therapiebeginn durchlaufen die Patientinnen und Patienten ein ärztliches und ein psychologisches Erst- bzw. Aufnahmegespräch. Es werden unter anderem die aktuelle Symptomatik, die Biografie und Vorbehandlungen erhoben sowie gemeinsam Therapieziele festgelegt. Auf Basis der erhobenen Informationen werden den Patientinnen und Patienten Gruppen zugewiesen, die zu ihrem Störungsbild passen.
3.0 Therapieangebote und Gruppenarbeit: Ein vielfältiges Behandlungsspektrum
Dazu gehören psychoedukative Gruppen (z.B. Angstgruppe, Stressgruppe, Depressionsgruppe, etc.), ergotherapeutische Gruppen, Entspannungsgruppen (z.B. Autogenes Training oder Progressive Muskelentspannung) und die Gruppentherapie (u.a. verhaltenstherapeutisch und tiefenpsychologisch-fundiert). Zudem nehmen die Patientinnen und Patienten wöchentlich an Einzeltherapiesitzungen teil und können weitere Angebote wie Sport- oder Kochgruppen in Anspruch nehmen. Psychoedukative Gruppen sind solche, in denen den Patientinnen und Patienten ihr Störungsbild erklärt wird. In der Gruppentherapie fungiert die Therapeutin bzw. der Therapeut eher als Moderator. Die Gruppe bespricht gemeinsam Themen, die alle Gruppenmitglieder betreffen. Regelmäßig erhalten die Patienten und -Patientinnen ihren individuellen Therapieplan. I.d.R. findet ein 6-wöchiger Klinikaufenthalt statt, der verlängert werden kann.
4.0 Interdisziplinäre Zusammenarbeit: Ein Team für die ganzheitliche Genesung
Das behandelnde Team in einer psychosomatischen Klinik besteht unter anderem aus Fachärzten und -ärztinnen, Assistenzärzten und -ärztinnen, Psychologen und -psychologinnen, Psychotherapeuten und -therapeutinnen, Ergotherapeuten und -therapeutinnen, Pflegekräften sowie dem Sozialdienst. Interdisziplinäres Arbeiten steht im Vordergrund, daher finden regelmäßig Teamsitzungen statt, um organisatorische und behandlungsrelevante Themen im gesamten Team zu besprechen.
4.1 Arbeitsalltag der Psychotherapeuten und Psychotherapeutinnen
Die Psychotherapeuten und Psychotherapeutinnen haben einen vielfältigen Arbeitsalltag. Zu den Aufgaben und Tätigkeiten gehören das Durchführen von Einzel- und Gruppentherapiesitzungen, interdisziplinäre Teambesprechungen, Fortbildungen, Supervisionen (intern und extern), Dokumentationszeiten und vieles mehr.
5.0 Ambulante Nachbetreuung: Unterstützung für den Übergang
Nach dem psychosomatischen Klinikaufenthalt werden die Patientinnen und Patienten in der Regel ambulant psychotherapeutisch angebunden, was oft herausfordernd ist. Pro Bezirk sind die psychotherapeutischen Kassensitze gedeckelt bzw. begrenzt, sodass die Wartezeiten lang sein können. Unter anderem unterstützt der Sozialdienst die Patientinnen und Patienten dabei, sich auf die Entlassung vorzubereiten.
Grundsätzlich herrscht in einer psychosomatischen Klinik eine sehr wohlwollende, unterstützende und freundliche Atmosphäre. Auch wenn der Klinikaufenthalt für die Patientinnen und Patienten emotional und kognitiv anstrengend und herausfordernd ist, haben wir den Eindruck gewonnen und Rückmeldungen erhalten, dass Patientinnen und Patienten durchaus profitieren und stabilisiert entlassen werden.
Artikel #7 – Podcast-Folge #7 chronische Depression und CBASP
1.0 Chronische Depression
Chronische Depressionen haben eine Lebenszeitprävalenz von 4,9% (Murphy et al., 2012). Es handelt sich um eine Form von Depression, die sich durch anhaltende depressive Symptome über einen Zeitraum von mindestens 2 Jahren auszeichnet, ohne dass es innerhalb dieses Zeitraumes eine durchgehende Phase ohne Symptome gegeben hat.
Es wird bei der chronischen Depression unterschieden zwischen einem frühen Beginn (vor dem 21. Lebensjahr) und einem späten Beginn (nach dem 21. Lebensjahr). Vor allem bei der Depression mit frühem Beginn war die Kindheit- und Jugend der Patient:innen durch die prägenden Bezugspersonen (z.B. Eltern) häufig durch Kindesmissbrauch geprägt, wobei emotionale Vernachlässigung und emotionaler Missbrauch dabei die größte Rolle spielt (Klein & Santiago, 2003). Charakteristisch für die Depression mit spätem Beginn sind eher häufige Verlusterlebnisse und gesundheitliche Probleme.
2.0 Wahrnehmungsentkopplung
Durch die erfahrenen massiven (psychischen) Verletzungen in der Biografie (Vgl. 1.0) entwickelt sich unbewusst ein psychischer „Schutzmechanismus“, der die betroffene Person vor weiteren Verletzungen im Laufe des Lebens schützen soll. Es bildet sich eine „Mauer“ zwischen der betroffenen Person und der Umwelt. Damit ist gemeint, dass Erfahrungen aus der Gegenwart wenig Einfluss auf das Denken, Fühlen und Handeln der betroffenen Person haben und nennt sich Wahrnehmungsentkopplung (Klein & Belz, 2023). Das Erleben und die Wahrnehmung der betroffenen Person ist getrennt (Mauer) von dem, was in der Umwelt geschieht. Die schmerzhaften Erfahrungen aus der Vergangenheit haben das Denken und Fühlen der betroffenen Person geprägt, sodass diese nun generell davon ausgeht, dass alle Menschen ihnen nicht wohlgesonnen sind. Die Folge ist, dass die chronisch-depressive Person in interaktionellen Situationen grundsätzlich feindselig-unterwürfig auftritt und soziale Kontakte vermeiden. Das Fertigkeitsdefizit in interpersonellen Situationen führt dazu, dass Menschen, die der chronisch depressiven Person eigentlich wohlgesonnen sind, was die chronisch depressive Person aufgrund der Wahrnehmungsentkopplung nicht wahrnimmt, sich zunehmend abwenden. Es resultiert daraus, dass die chronisch depressive Person erneut die Erfahrung macht, dass andere Menschen sich ihnen abwenden. Korrigierende Beziehungserfahrungen sind nicht möglich. Es entsteht ein Teufelskreislauf, der das Störungsbild aufrechterhält.
3.0 CBASP
CBASP steht für "Cognitive Behavioral Analysis System of Psychotherapy" (Kognitives Verhaltensanalyse-System der Psychotherapie) und ist eine Form der Psychotherapie, die speziell für die Behandlung chronischer Depressionen entwickelt wurde. Das Ziel von CBASP ist die Reduktion der Wahrnehmungsentkopplung und die Verbesserung interpersoneller Defizite.
3.1 Ablauf von CBASP
Die Psychotherapie chronisch depressiver Patient:innen gliedert sich in drei Phasen (McCullough, 2000):
In der Einführungsphase wird ein Erstgespräch geführt, eine Liste prägender Bezugspersonen erstellt und folgend Übertragungshypothesen aufgestellt. In der Hauptphase wird der Kiesler-Kreis erläutert, Situationsanalysen durchgeführt, Interpersonelle Diskriminationsübungen durchgeführt und der Therapeut bzw. die Therapeutin nutzt die Kontingente persönliche Reaktion. In der Abschlussphase wird Rückfallprophylaxe betrieben und ein Abschlussgespräch geführt.
3.1.1 Liste prägender Bezugspersonen und Übertragungshypothesen
Alle Menschen übertragen Beziehungserfahrungen aus der Vergangenheit auf neue Personen in der Gegenwart. Chronisch depressive Personen haben überwiegend negative Beziehungserfahrungen gemacht und neigen dazu, neue Personen, wie auch den Therapeuten bzw. die Therapeutin, mit Bezugspersonen aus der Vergangenheit gleichzusetzten. Die Patient:innen haben in der Gegenwart die Erwartung, dass neue Personen sie, so wie die früheren Bezugspersonen, ebenfalls (psychisch) verletzten werden (zurückweist, bestraft, missbraucht, vernachlässigt oder verletzt). Das Ziel der Liste der prägenden Bezugspersonen ist es, Informationen über die Beziehungsgeschichte zu erhalten und herauszufinden, welche „Stolpersteine“ die Therapie gefährden könnten. „Stolpersteine“ sind wiederkehrende Probleme in interpersonellen Situationen im Leben des Patienten bzw. der Patientin. Nachdem der Patient bzw. die Patientin die wichtigsten vier prägenden Bezugspersonen aufgeführt hat, wird die Prägung, die die Person bei dem Patienten bzw. der Patientin hinterlassen hat, dazugeschrieben. Eine Prägung könnte sein: „Ich darf nicht keine Fehler machen, sonst werde ich betraft, daher mache ich keine schwierigen Aufgaben.“
Als nächstes überlegt der Therapeut bzw. die Therapeutin passende Übertragungshypothesen zu den Prägungen. Die Übertragungshypothese stellt Befürchtungen des Patienten bzw. der Patientin in der Therapie dar. Die aufgestellten Hypothesen werden mit dem Patienten bzw. der Patientin besprochen und ggf. angepasst. Eine Übertragungshypothese könnte lauten: „Wenn ich in der Therapie einen Fehler mache, dann wird mich mein Therapeut bestrafen!“
Die Übertragungshypothesen werden in der Therapie genutzt und immer wieder aufgegriffen.
3.1.2 Kiesler-Kreis
Es handelt sich um ein Interpersonelles Kreismodell zur Einschätzung des Stimulus-Charakters eines Menschen bzw. von zwei Partnern (Kiesler, 1982). Ein Stimulus-Charakter ist die Art- und Weise, wie sich eine Person gegenüber einer anderen in einer interpersonellen Situation gibt und auftritt. Nach dem Kiesler-Kreis rufen die Stimulus-Charaktere einen komplementären Stimulus-Charakter bei dem Gesprächspartner bzw. Gesprächspartnerin hervor. Verhält sich die chronisch-depressive Person feindselig-unterwürfig, wird sich der Gesprächspartner bzw. die Gesprächspartnerin sehr wahrscheinlich feindselig-dominat verhalten. Der Kielser-Kreis ist Bestandteil der Situationsanalysen.
3.1.3 Situationsanalyse
Die Situationsanalyse hat großen Anteil am Behandlungserfolg und wirkt rückfallpräventiv. Bei der Situationsanalyse beschreibt der Patient bzw. die Patientin eine einzelne erlebte interpersonelle Situation aus der Beobachterperspektive. Die Situation wird interpretiert, das Verhalten des Patienten bzw. der Patientin untersucht und der Ausgang der Situation beschrieben. Außerdem wird der gewünschte Ausgang der Situation durch den Patienten bzw. der Patientin erhoben. Folgend wird die Situation durch den Patienten bzw. der Patientin im Rollenspiel nachgespielt. Der Patient bzw. die Patientin kann mehrfach ausprobieren, wie sie sich hätte verhalten können, um festzustellen, welche Gegenreaktion durch den Therapeuten bzw. Therapeutin hervorgerufen wird. So lernen die Patient:innen, dass ein unterwürfig-feinseliges Verhalten eine destruktive Verhaltensreaktion hervorruft und dass ein freundliches Verhalten eine konstruktive Verhaltensreaktion hervorruft. Die Patient:innen lernen, dass sie durch ihr eigenes Verhalten einen Einfluss auf ihre Umwelt haben und dieser nicht hilflose ausgeliefert sind, zudem können die Patient:innen ihre Wahrnehmung verbessern und Wahrnehmungsverzerrungen lösen (Wahrnehmungsentkopplung). Nutzen die Patient:innen das in den Situationsanalysen gelernte in tatsächlichen interpersonellen Situationen, können die Patient:innen die korrigierende Beziehungserfahrung machen, dass andere Menschen sich auch wohlgesonnen ihnen gegenüber verhalten können und dass sie selber einen Einfluss daraus haben. Der Teufelsreis (Vgl. 2.0) der chronischen Depression wird unterbrochen.
3.1.4 Interpersonelle Diskriminationsübung
Patient:innen sollen Unterschiede zwischen der Reaktion ihrer prägenden Bezugspersonen und der Reaktion des Therapeuten bzw. der Therapeutin auf ihr Verhalten erkennen, um zu verstehen, dass aktuelle Mitmenschen anders reagieren und dass heute eine andere Realität besteht. Dadurch werden die Übertragungshypothesen in der Therapie durch den Kontakt zum Therapeuten bzw. der Therapeutin widerlegt.
3.1.5 Kontingente persönliche Reaktion
Der Therapeut bzw. die Therapeutin äußert, welche (negativen) Emotionen durch eine Äußerung des Patienten bzw. der Patientin hervorgerufen wurden. Die Patient:innen sollen erkennen, wie ihre Gedanken, Emotionen und Verhaltensweisen dazu beitragen können, zwischenmenschliche Probleme zu verursachen oder zu verschärfen. Beispielweise könnte ein Patient äußern: „Die Therapie bringt mir hier sowieso nichts, ich glaube, ich breche ab!“ Der Therapeut könnte folgendermaßen reagieren: „Dass Sie sowas sagen, macht mich sehr traurig und verletzt mich, da ich mit ihnen jetzt schon sehr lange zusammenarbeite und sie wirklich lieb gewonnen habe.“.
Literaturverzeichnis
Jan Philipp Klein und Martina Belz. Psychotherapie chronischer Depression. 2. Aufl. Hogrefe, o. J.
Klein und Belz. Psychotherapie chronischer Depression: Praxisleitfaden CBASP. 2. Aufl. Hogrefe, 2023.
Klein, Daniel N., und Neil J. Santiago. „Dysthymia and Chronic Depression: Introduction, Classification, Risk Factors, and Course“. Journal of Clinical Psychology 59, Nr. 8 (August 2003): 807–16. https://doi.org/10.1002/jclp.10174.
McCollough, J. P. (2000). Treatment for chronic depression: Cognitive behavioral analysis system of psychotherapy. New York: Guildford.
Murphy, Jenifer A., und Gerard J. Byrne. „Prevalence and correlates of the proposed DSM-5 diagnosis of Chronic Depressive Disorder“.
Journal of Affective Disorders 139, Nr. 2 (1. Juli 2012): 172–80. https://doi.org/10.1016/j.jad.2012.01.033.
Artikel #6 – Podcast-Folge #6 Depression und Daten: Wissenschaftliche Erkenntnisse, gesellschaftliche Auswirkungen und Abgrenzung zu Burnout
1.0 Depression als Volkskrankheit
Bei der psychischen Störung Depression handelt es sich um eine Volkskrankheit, denn die Lebenszeitprävalenz für Deutschland liegt bei 17,1% (Jacobi et al., 2004). Das bedeutet, dass etwa 17 von 100 Menschen in Deutschland im Laufe ihres Lebens einmal an einer depressiven Störung erkranken. In Anbetracht dessen, dass 42,6% der Menschen in Deutschland im Laufe ihres Lebens generell psychisch erkranken (Jacobi et al., 2004), macht das Störungsbild Depression einen großen Anteil aus. Thom et al. (2007) zeigen, dass mehr Frauen als Männer an dem Störungsbild Depression erkranken. Zudem gibt es laut Thom et al. (2007) einen Alterspeak des Störungsbildes bei 45-64 Jahren, und es sind doppelt so viele Menschen des unteren Bildungsniveaus betroffen als Menschen des oberen Bildungsniveaus.
2.0 Depression: Störungsbild
Depression ist ein komplexes Störungsbild, das aus einer Vielzahl von psychischen und körperlichen Beeinträchtigungen besteht (Hautzinger, 1998). Psychische Beeinträchtigungen können unter anderem eine negative Stimmung, Niedergeschlagenheit, emotionale Leere, Hoffnungslosigkeit, Antriebslosigkeit, Interessenverlust sowie den Verlust von Freude sein. Körperliche Beeinträchtigungen können unter anderem Müdigkeit, Appetitlosigkeit, Schlafstörungen, Gewichtsverlust, körperliche Anspannung und Unruhe, Libidoverlust und Schmerzen umfassen. Ein bedeutender Bestandteil der Depression ist die kognitive Komponente, bei der es sich um dysfunktionale Denkmuster, Grübeln (über die Vergangenheit, Gegenwart und Zukunft), Katastrophisieren, Pessimismus und eine negative Einstellung gegenüber sich selbst handelt (Hautzinger, 1998). Nicht jedes Symptom muss in gleicher Intensität bei jedem Patienten mit dem Störungsbild Depression auftreten, denn die Symptome des Störungsbildes sind heterogen (Hautzinger, 1998). Ein Fallbeispiel aus dem Buch Klinische Psychologie & Psychotherapie von Beesdo-Baum & Wittchen (2021) zur Veranschaulichung des Störungsbildes erläutern wir in der Podcast-Folge.
Nach dem aktuellen Klassifikationssystem (ICD-10) können verschiedene Störungen klassifiziert werden, bei denen Symptome der Depression auftreten (Dilling & Freyberger, 2019). Im Kapitel „F3 Affektive Störungen“ des ICD-10 sind folgende Störungen aufgeführt, die alle Symptome der Depression beinhalten: Depressive Episode im Rahmen einer bipolaren Störung, die depressive Episode an sich (leicht, mittel, schwer mit bzw. ohne psychotische Symptome), rezidivierende depressive Störung (wiederkehrende depressive Episoden = mehr als einmal) und anhaltende affektive Störung (quasi-chronische Depression). Auch Störungen anderer Kapitel des ICD-10 wie z.B. die Anpassungsstörung, die Schizophrenie (Negativsymptomatik) oder auch die postschizophrene Depression und die schizoaffektive Störung beinhalten Symptome der Depression. Es gibt viele Überschneidungen zwischen den Diagnosen, sodass es nicht möglich ist anhand weniger einzelner Symptome eine Depression zu diagnostizieren. Jede Störung hat klare Diagnosekriterien, daher sind Selbstdiagnosen nicht valide oder zuverlässig. Eine Diagnose sollte daher immer von einem Psychologen oder Psychotherapeuten mittels klinischen Interviews gestellt werden. Zusätzlich kann die Depression häufig komorbid auftreten, das heißt zusammen mit anderen Störungen. Daher ist eine ganzheitliche Diagnostik wichtig, um die richtige Behandlung zu wählen und den individuellen Bedürfnissen des Patienten gerecht zu werden.
3.0 Abgrenzung der Depression zu Burnout
Burnout ist ein weit verbreiteter Begriff, den viele Menschen verwenden, um sich selbst zu diagnostizieren, wenn sie aufgrund von zu langer und zu hoher Belastung "ausgebrannt" sind und ihrer beruflichen Tätigkeit nicht mehr nachgehen können. In seinem Buch Burnout oder Depression? (2017) fasst Schulz die bis dahin erforschten Unterschiede und Gemeinsamkeiten von Depressionen und Burnout zusammen. Eine allgemeingültige Definition für ein Burnout gibt es tatsächlich nicht (Schulz, 2017). Jedoch konnte man sich auf zwei Merkmale für ein Burnout einigen: das Vorliegen einer psychischen und körperlichen Erschöpfung einerseits und das Vorhandensein von reduzierter Leistungsfähigkeit andererseits.
Es ist nicht einmal geklärt, ob Burnout als psychische Krankheit angesehen wird. Im ICD-10 ist es nicht als psychische Störung codiert, und auch im ICD-11 wird es nur als Syndrom, aber nicht als Störung, aufgenommen. Der Begriff Burnout hat Vor- und Nachteile. Ein Vorteil ist, dass einige Menschen eher akzeptieren würden, dass sie ein Burnout haben, anstelle einer psychischen Krankheit. Diese Menschen würden daher Hilfe suchen. Auf der anderen Seite haben aber auch viele Menschen, die sich selbst ein Burnout diagnostizieren, eine andere psychische Krankheit, die anders behandelt werden müsste.
In der Akutphase können sich die Symptome des Störungsbildes Depression und die des Burnoutsyndroms ähneln. Doch gibt es einige Unterschiede, durch die sich die beiden Zustände abgrenzen lassen (Schulz, 2017): Das Grübeln beim Burnoutsyndrom bezieht sich auf Leistungseinbußen, während das Grübeln bei der Störung Depression Vergangenheit, Gegenwart und Zukunft betrifft. Der Erschöpfungszustand einer Person mit dem Burnoutsyndrom ergibt sich aus einem Mangel an energetischen Ressourcen, während der Erschöpfungszustand bei der Störung Depression aufgrund einer Antriebshemmung auftritt. Neuroendokrinologisch betrachtet liegt beim Burnoutsyndrom ein Mangel an Cortisol vor, während bei der Störung Depression ein Überschuss an Cortisol vorhanden ist. Diese Auswahl an Unterschieden verdeutlicht, dass Depression und Burnoutsyndrom zwar überlappende Symptome haben können, aber grundsätzlich voneinander abgrenzbare Zustände sind.
4.0 Depression: Die Entstehung des Störungsbildes
Serotonin ist ein Neurotransmitter, der vergänglich häufig mit der Entstehung des Störungsbildes Depression in Verbindung gebracht wurde. Die Hauptbereiche der Serotonin-Forschung liefern allerdings keine konsistenten Hinweise darauf, dass es eine Verbindung zwischen dem Neurotransmitter Serotonin und Depression gibt, und keine Unterstützung für die Hypothese, dass Depression durch eine verringerte Serotonin-Aktivität oder Konzentration verursacht wird (Moncrieff et al., 2022).
Derzeit werden neue Erklärungsansätze zur Entstehung und Aufrechterhaltung der Depression diskutiert wie das Symptomnetzwerkmodell (van der Wal et. al., 2021) und das Gehirnnetzwerkmodell (Kaiser et al., 2015).
5.0 Symptomnetzwerkmodell
Die Grundidee des Symptomnetzwerkmodelles ist eine ganzheitliche und zusammenhängende Betrachtung von Symptomen wie die der Depression und den auslösenden Faktoren. Psychiatrische Symptome werden demnach nicht als die Auswirkung einer gemeinsamen Ursache wie die auslösenden Faktoren für eine psychische Störung gesehen, sondern als ein zusammenhängendes Netzwerk, deren einzelne Bestandteile (bspw. Symptome und auslösende Faktoren) miteinander verknüpft sind und sich gegenseitig beeinflussen (Borsboom, 2017).
Nach Borsboom (2017) wird unterschieden zwischen einem Symptom-Netzwerk und einem externen Netzwerk. Das externe Netzwerk beinhaltet auslösende Faktoren für das Störungsbild wie bestimmte Lebensbedingungen. Veränderungen im externen Netzwerk (wie z.B. ein Arbeitsplatzverlust) können Symptome im Symptom-Netzwerk (Symptome einer psychischen Störung) aktivieren. Da die Symptome miteinander verbunden sind und sich somit gegenseitig aktivieren, kann ein psychisches Störungsbild auch dann aufrechterhalten bleiben, wenn die auslösenden Faktoren aus dem externen-Netzwerk nicht mehr vorhanden sind (Borsboom, 2017). Psychische Störungen können demnach als ein Prozess der sich ausbreitenden Aktvierung in einem Symptomnetzwerk betrachtet werden (Borsboom, 2017).
Van der Wal et al., (2021) stellen in ihrem Artikel ein Symptomnetzwerkmodell für die Depression dar.
Das Symptomnetzwerk beinhaltet Symptome der Depression und das externe Netzwerk Faktoren des städtischen Lebens, die Einfluss auf die Depression haben. Das Modell basiert auf erhobenen Daten. Die Zusammenhänge zwischen den Bestandteilen des Modells sind durch unterschiedlich dicke Linien dargestellt. Je dicker die Linie, desto stärker der auf Basis der Daten errechnete Zusammenhang. Bspw. zeigt das Modell, dass das Alleine-Fühlen (externes Netzwerk) stark verbunden ist mit dem Symptom Traurig-Fühlen (Symptomnetzwerk). Das Symptom Traurig-Fühlen ist stark verbunden mit dem Symptom Irritiert-sein. Nach der Grundidee des Symptomnetzwerkmodells (Borsboom, 2017) kann das Alleine-Fühlen das Symptom der Depression Traurig-Fühlen auslösen und das Symptom Traurig-Fühlen dann das Symptom Irritiert-Sein. Da die Symptome (unterschiedlich stark) miteinander verbunden sind und sich gegenseitig aktivieren und aktiviert halten, können die Symptome (Symptom-Netzwerk) auch noch aktiviert sein, wenn die depressive Person sich nicht mehr allein fühlt (externes Netzwerk). Möglich ist die Entstehung einer chronischen Depression.
6.0 Gehirnnetzwerkmodell
Im Gehirn sind Neurone, also Nervenzellen, miteinander verbunden, aber nicht jede Nervenzelle ist mit jeder anderen verbunden.
Diese Verbindungen zwischen den Neuronen bilden spezifische Netzwerke oder Bereiche im Gehirn, die miteinander kommunizieren. Konnektivität bedeutet, dass die Aktivitätsmuster dieser verbundenen Gehirnbereiche synchron sind. Das heißt, wenn eine Region aktiv ist, ist auch die verbundene Region aktiv. Diese Verbindungen können sowohl anatomisch (nach Struktur) als auch funktionell (nach Funktion) abgegrenzt werden. Die Konnektivität zwischen den Gehirnbereichen ist entscheidend für die Funktionsweise des Gehirns, da sie sicherstellt, dass verschiedene Gehirnregionen zusammenarbeiten, um spezifische Handlungen oder Funktionen zu ermöglichen. Hirnnetzwerke stellen demnach Bereiche von Nervenzellen im Gehirn dar, die stark miteinander verbunden sind und stark miteinander kommunizieren.
Auf Basis von erhobenen Daten schlägt Menon (2011) ein Modell mit drei Netzwerken für die Erklärung von psychischen Störungen vor. Den jeweiligen Netzwerken konnten bestimmte Funktion zugeordnet werden. Das SN-Netzwerk ist für Bedeutungszuweisung zuständig. Die in diesem Netzwerk beteiligten Hirnbereiche entscheiden, was gerade relevant ist und kann jeweils eines der beiden weiteren Netzwerke (CEN und DMN) einschalten. Ist das CEN aktiv, so ist das DMN inaktiv und andersrum. Das CEN ist für kognitive Fähigkeiten
(z. B. Arbeitsgedächtnis) in Verbindung gebracht worden und das DMN mit selbstbezogener geistiger Aktivität (z. B. Nachdenken, Grübeln).
Mehrere Studien konnten auf Basis von Daten nachweisen, dass es bei der depressiven Störung zu Veränderung in dem Netzwerkmodell nach Menon (2011) kommt. Bei schwerer depressiver Störung wurde eine übermäßige Vernetzung innerhalb des (DMN) festgestellt (Kaiser et. al., 2015). Die übermäßige Vernetzung dieses Netzwerks könnte zu einer stärkeren Aktivität des Netzwerks und einem damit verbundenen stärkeren Grübeln führen, ein Symptom der Depression. Weiter konnten Hamilton et al. (2016) nachweisen, dass depressive Patienten eine übermäßige Reaktion von Bestandteilen des SN auf negative Reize zeigen. Da das SN für Bedeutungszuweisung und das Einschalten des DMN bzw. des CEN verantwortlich ist, wird dies sehr wahrscheinlich auch Auswirkung auf diese Funktion haben.
Die depressive Störung kann demnach als eine komplexe Störung von Hirnnetzwerken verstanden werden und nicht lediglich als ein Mangel des Neurotransmitters Serotonin.
7.0 Folgen von Depressionen
Das Störungsbild Depression geht mit einem erhöhten Suizidrisiko und der Möglichkeit einer Chronifizierung einher (Beesdo-Baum & Wittchen, 2021). Wenn eine depressive Störung abgeklungen ist, besteht ein erhöhtes Risiko dafür, dass es erneut zu einem Störungsausbruch kommt (Beesdo-Baum & Wittchen, 2021.
7.1 Chronifizierung der Depression
Ca. 25-30% aller unipolaren Depression in Deutschland können als chronisch eingestuft werden, was die Wahrscheinlichkeit des Behandlungserfolgs senkt (Brakemeier et al., 2012). Zudem haben ca. 50% aller Patienten mit chronischer Depression auch eine Persönlichkeitsstörung (Brakemeier et al., 2012).
7.2 Was macht die Depression mit dem Menschen
Das Störungsbild Depression kann für die betroffene Person schwerwiegende Folgen haben. Suizidalität ist eine potenziell lebensbedrohliche Konsequenz, da depressive Menschen ein erhöhtes Risiko haben, Selbstmordgedanken zu entwickeln und suizidale Handlungen zu begehen. Zudem treten oft Komorbiditäten auf, was bedeutet, dass Depressionen häufig gemeinsam mit anderen psychischen oder physischen Erkrankungen auftreten, was die Behandlung komplexer macht. Die damit verbundene Isolation, möglicherweise sogar Scheidung und Einsamkeit, ist ein weiteres ernstes Problem, da depressive Menschen oft Schwierigkeiten haben, soziale Kontakte aufrechtzuerhalten oder sich in sozialen Situationen wohlzufühlen. Dies kann zu einem Verlust von Freundschaften und Beziehungen führen.
Darüber hinaus besteht ein erhöhtes Risiko für den Verlust des Arbeitsplatzes, da depressive Symptome die Arbeitsleistung beeinträchtigen können. Der Verlust des Jobs kann wiederum zu finanziellen Schwierigkeiten und einem weiteren Anstieg der depressiven Symptome führen, was den Teufelskreis verstärkt.
Schließlich besteht die Gefahr der Chronifizierung, wenn die Depression unbehandelt bleibt oder nicht angemessen behandelt wird. Chronische Depressionen können langfristig zu schweren Beeinträchtigungen der Lebensqualität führen und eine intensive und langfristige Behandlung erfordern. Insgesamt zeigt sich, dass Depressionen für die betroffene Person nicht nur eine erhebliche psychische Belastung darstellen, sondern auch erhebliche Auswirkungen auf alle Bereiche ihres Lebens haben können.
7.3 Was macht die Depression mit der Gesellschaft / der Menschheit?
Es ist wichtig zu verstehen, dass Depressionen keine neue Krankheit sind, die erst vor kurzem aufgetreten ist und plötzlich Auswirkungen auf die Gesellschaft hat, ähnlich wie das Coronavirus. Vielmehr gibt es Depressionen und andere psychische Störungen seit langem, jedoch wurden sie erst in den letzten Jahrzehnten vermehrt in der Öffentlichkeit bekannt. Die Psychologie als Wissenschaft ist relativ jung, weshalb die Forschungsergebnisse und Erkenntnisse über psychische Erkrankungen noch nicht lange bekannt sind. In den letzten Jahren haben Erkrankungen wie Depressionen jedoch mehr Aufmerksamkeit und Verständnis von der Bevölkerung erhalten. Dies könnte dazu geführt haben, dass viele Menschen ihre Werte und Ziele hinterfragt oder sogar verändert haben. Möglicherweise wird das zunehmende Wissen über psychische Störungen einen Wandel in der Gesellschaft bedeuten. Es könnte dazu beitragen, dass Menschen mehr auf ihre Work-Life-Balance achten und eventuell ihren Freizeitspaß der großen Karriere vorziehen. Dies sind jedoch alles Spekulationen.
Ein gesellschaftlicher Wandel wird durch viele Faktoren beeinflusst, einschließlich der Sorgen der jüngeren Generationen über den Klimawandel und finanzielle Belastungen wie steigende Lebensmittelkosten und Steuern. Dennoch kann man sagen, dass der zunehmende Wissenszuwachs über die menschliche Gesundheit auch eine Veränderung in der Gesellschaft mit sich bringt, ähnlich wie die Auswirkungen der Forschungsergebnisse über Tabakkonsum auf das Rauchverhalten.
7.4 Folgen der hohen Prävalenz von Depressionen (und Burnout) für den Arbeitsmarkt, das Gesundheitssystem und die Wirtschaft
Die Fehltage am Arbeitsplatz durch psychische Erkrankungen steigen (Brandt, 2023):
2001 wurden noch knapp 100 Fehltage durch psychische Erkrankungen auf 100 Versicherte verzeichnet. Im Jahr 2023 waren es schon 301 Fehltage durch psychische Erkrankungen auf 100 Versicherte. Die meisten Fehltage fallen dabei auf das Störungsbild Depression.
Die steigenden Fehltage durch psychische Störungen sind ein kontroverses Thema: Mehr Krankschreibungen aufgrund psychischer Erkrankungen führen zu einer erhöhten Sichtbarkeit dieser Problematik, was sowohl positive als auch negative Auswirkungen haben kann.
Auf der positiven Seite könnte dies dazu führen, dass sich mehr Menschen über psychische Störungen informieren und ein besseres Verständnis für Betroffene aufbringen können. Dies könnte zu mehr Akzeptanz am Arbeitsplatz führen, sodass sich Betroffene für ein Fehlen aufgrund einer psychischen Störung nicht mehr rechtfertigen müssten, insbesondere wenn die Symptome nicht offensichtlich sichtbar sind.
Allerdings besteht auch die Gefahr, dass einige Menschen versuchen, leichter an Krankschreibungen zu gelangen, indem sie sich beim Hausarzt als stark psychisch belastet darstellen. Die Überprüfung subjektiver Symptome durch Ärzte gestaltet sich schwierig. Psychische Störungen könnten möglicherweise zunehmend verharmlost werden, was fatal wäre für diejenigen, die tatsächlich stark betroffen sind.
Mögliche Folgen für das Gesundheitssystem sind hohe Kosten für Krankenkassen, da die Psychotherapie und gegebenenfalls stationäre Aufenthalte teuer sind. Die Nachfrage nach Psychotherapie übersteigt derzeit das Angebot, da es zu wenig niedergelassene Therapeuten gibt und eine Obergrenze von Kassensitzen besteht, die durch die Kassenärztliche Vereinigung festgelegt ist. Dies führt zu langen Wartezeiten für Betroffene und möglicherweise zu einer Chronifizierung der Depression.
8.0 Implikationen
Eine frühzeitige Aufklärung über psychische Störungen ist von entscheidender Bedeutung, Diese Aufklärung sollte bereits in der Schulzeit beginnen und sich auch in die Ausbildung integrieren, beispielsweise durch Seminare.
Es geht dabei um die Vermittlung von Wissen über psychische Störungen im Allgemeinen, einschließlich der Risiko- und Schutzfaktoren, sowie um die Kenntnis von verfügbaren Therapieangeboten und Möglichkeiten, sich Hilfe zu holen.
Die Ziele dieser frühzeitigen Aufklärung sind vielfältig: Zum einen soll die Prävalenz psychischer Störungen nicht weiter steigen oder sogar reduziert werden, indem gezielt auf Prävention gesetzt wird. Darüber hinaus soll auch die Stigmatisierung psychischer Erkrankungen verringert werden. Ein weiteres Ziel ist es, dass Betroffene sich früher trauen, Hilfe zu suchen, und dass sie ihre Erkrankung schneller erkennen, bevor sie sich chronifiziert. Dadurch kann eine schnellere Hilfe ermöglicht und die Behandlung vereinfacht werden. Insgesamt trägt eine frühzeitige Aufklärung über psychische Störungen dazu bei, das Bewusstsein zu schärfen, die Sensibilität zu erhöhen und letztendlich die Lebensqualität der Betroffenen zu verbessern.
Literaturverzeichnis:
Beesdo-Baum, K., & Wittchen, H.-U. (2021). Depressive Störungen: Major Depression und Persistierende Depressive Störung (Dysthymie). In Klinische Psychologie & Psychotherapie (3. Auflage). Springer.
Borsboom, D. (2017). A network theory of mental disorders. World Psychiatry, 16(1), 5–13. https://doi.org/10.1002/wps.20375
Brakemeier, E.-L., Schramm, E., & Hautzinger, M. (2012). Chronische Depression. Hogrefe.
Brandt, M. (9. Oktober, 2023). Fehltage wegen kranker Psyche erreichen neuen Höchststand [Digitales Bild]. Zugriff am 30. Januar 2024, von https://de.statista.com/infografik/18813/krankschreibungen-wegen-psychischer-erkrankungen-in-deutschland/
Dilling, H., & Freyberger, H. J. (2019). Taschenführer zur ICD-10-Klassifikation psychischer Störungen (9. aktualisierte Auflage). Hogrefe.
Hamilton, J. P., Glover, G. H., Bagarinao, E., Chang, C., Mackey, S., Sacchet, M. D., & Gotlib, I. H. (2016). Effects of salience-network-node neurofeedback training on affective biases in major depressive disorder. Psychiatry Research: Neuroimaging, 249, 91–96. https://doi.org/10.1016/j.pscychresns.2016.01.016
Hautzinger, M. (1998). Depression. Hogrefe.
Infografik: Fehltage wegen kranker Psyche erreichen neuen Höchststand. (2023, Oktober 9). Statista Daily Data. https://de.statista.com/infografik/18813/krankschreibungen-wegen-psychischer-erkrankungen-in-deutschland
Jacobi, F., Wittchen, H.-U., Holting, C., Höfler, M., Pfister, H., Müller, N., & Lieb, R. (2004). Prevalence, co-morbidity and correlates of mental disorders in the general population: Results from the German Health Interview and Examination Survey (GHS). Psychological medicine, 34, 597–611. https://doi.org/10.1017/S0033291703001399
Kaiser, R. H., Andrews-Hanna, J. R., Wager, T. D., & Pizzagalli, D. A. (2015). Large-Scale Network Dysfunction in Major Depressive Disorder: A Meta-analysis of Resting-State Functional Connectivity. JAMA Psychiatry, 72(6), 603. https://doi.org/10.1001/jamapsychiatry.2015.0071
Menon, V. (2011). Large-scale brain networks and psychopathology: A unifying triple network model. Trends in Cognitive Sciences, 15(10), 483–506. https://doi.org/10.1016/j.tics.2011.08.003
Moncrieff, J., Cooper, R. E., Stockmann, T., Amendola, S., Hengartner, M. P., & Horowitz, M. A. (2023). The serotonin theory of depression: A systematic umbrella review of the evidence. Molecular Psychiatry, 28(8), 3243–3256. https://doi.org/10.1038/s41380-022-01661-0
RKI. (2017). 12-Monats-Prävalenz der selbstberichteten ärztlich diagnostizierten Depression in Deutschland. https://doi.org/10.17886/RKI-GBE-2017-057
Schulz, P. (2017). Burnout oder Depression? Wie sich Entstehung, Prävention und Therapie beider Störungen unterscheiden. Pabst Science Publishers.
Thom J, Kuhnert R, Born S et al. (2017) 12-Monats-Prävalenz der selbstberichteten ärztlich diagnostizierten Depression in Deutschland. Journal of Health Monitoring 2(3): 72–80. DOI 10.17886/RKIGBE-2017-057
van der Wal, J. M., van Borkulo, C. D., Deserno, M. K., Breedvelt, J. J., Lees, M., Lokman, J. C., ... & Wiers, R. W. (2021). Advancing urban mental health research: From complexity science to actionable targets for intervention. The Lancet Psychiatry, 8(11), 991-1000.
Artikel #5 – Podcast-Folge #5 Stress und Stressbewältigung - ein Zusammenspiel von Körper und Psyche
1.0 Die Bedeutung von Stress: Von der physikalischen Spannung zum psychologischen Phänomen
Der Begriff Stress stammt ursprünglich aus der Physik und bezeichnet die mechanische Spannung, die auf einem Material lastet. Erst 1936 wurde der Begriff in die Medizin und Psychologie übertragen (Heinrichs et al., 2015). In der Umgangssprache wird sowohl der Auslöser (Stressor) als auch die körperliche Auswirkung oder psychische Befindlichkeit (Stressreaktion) als Stress bezeichnet (Nater et al., 2021). Über 80% der deutschsprachigen Bevölkerung leidet subjektiv gelegentlich unter Stress; ca. 30% sogar häufig bis ständig, ohne ausreichende Bewältigungsmethoden, um sinnvoll mit dem Stresserleben umzugehen (Heinrichs et al., 2015). Heinrichs und seine Kolleg:innen weisen auch auf die Folgen hin: Stress gilt als Risikofaktor für die Entstehung verschiedener psychischer, psychosomatischer und somatischer Erkrankungen. Beispielweise trägt Stress zur Entstehung von Panikattacken bei (Heinrichs et al., 2015).
2.0 Was ist Stress? Das Transaktionale Stressmodell und die physiologischen Reaktionen auf Stress im Körper und im Gehirn
Das wohl bekannteste Modell zur Erklärung von Stress ist das transaktionale Stressmodell von Lazarus und Folkman (1984). Dieses Modell besagt, dass Stress entsteht, wenn eine Person eine Situation oder ein Ereignis als herausfordernd, bedrohlich oder schädigend (primary appraisal) einschätzt und die durch innere oder äußere Bedingungen gestellten Anforderungen als die eigenen Ressourcen beanspruchend oder übersteigend wahrnimmt (secondary appraisal). Das bedeutet, dass die subjektive Bewertung der stressauslösenden Situation und die Verfügbarkeit von Bewältigungsstrategien entscheiden, ob Stress entsteht.
Entsteht Stress, passt sich der Körper der herausfordernden Situation an, indem das Hormon Adrenalin im Körper ausgeschüttet wird (Zalpour, 2010). Aufgrund der schnellen Wirkung wird dies als schneller Stressweg bezeichnet. Das Hormon Cortisol wird ebenfalls im Körper ausgeschüttet (Zalpour, 2010), erreicht jedoch seine höchste Konzentration erst nach 20 bis 30 Minuten (Ramsay & Lewis, 2003) und wird deshalb als langsamer Stressweg bezeichnet. Das Hormon und der Neurotransmitter Noradrenalin werden im Gehirn ausgeschüttet (Schwarz & Lou, 2015). Adrenalin wirkt nur im Körper, Cortisol im Körper und im Gehirn, und Noradrenalin nur im Gehirn. Die Anpassungsreaktion des Körpers an die herausfordernde Situation führt dazu, dass im Körper Energie freigesetzt wird und das Gehirn in einigen Bereichen seine Leistungsfähigkeit steigern kann, um die Situation bewältigen zu können.
Die Stärke des Erregungsniveaus bzw. Anspannungsniveaus hat einen Einfluss auf die kognitive Leistungsfähigkeit des Gehirns bei zielgerichteten Aufgaben (Prüfungen, Vorträge, etc.): Ein mittelstarkes Erregungsniveau geht mit optimaler kognitiver Leistungsfähigkeit des Gehirns einher (Valentino & Van Bockstaele, 2008). Das bedeutet, dass eine zu starke oder zu niedrige Anspannung vor einer herausfordernden Situation sich negativ auf die kognitive Leistungsfähigkeit des Gehirns auswirken kann. Eine passende Stressreaktion kann dementsprechend grundsätzlich eine gute und sinnvolle Reaktion des Körpers auf eine herausfordernde Situation darstellen, während eine zu starke Stressreaktion eher hinderlich ist.
3.0 Von individuellen Belastungen bis zu gesellschaftlichen Konsequenzen
Problematisch sind die Auswirkungen von Stress, wenn die Stressreaktionen zu stark werden und/ oder nicht mehr abklingen können, sondern sich mehrere Stressreaktionen anhäufen und chronifizieren.
Anhaltendes Stresserleben kann zu weitreichenden Folgen auf verschiedenen Ebenen führen, wie Milek und Bodenmann (2018) zusammenfassen: Die Person empfindet Nervosität oder Angst. Zudem geht anhaltender Stress oft mit psychischen und körperlichen Beschwerden einher und kann sogar schwerwiegende körperliche (z.B. Herz-Kreislauf-Erkrankungen) und psychische Erkrankungen (z.B. Anpassungsstörungen oder Panikstörungen) begünstigen. Auf familiärer Ebene kann ein anhaltendes Stresserleben zu Partnerschaftskonflikten führen, auf gesellschaftlicher Ebene zu Fehlzeiten am Arbeitsplatz oder zu Kosten für das Gesundheitssystem.
4.0 Anwendung des biologischen Begriffs Sensitivierung auf psychischen Stress
Sensitivierung beschreibt einen biologischen Lernprozess, bei dem sich die Reaktion auf eine wiederholte Reizdarbietung verstärkt (Becker-Carus & Wendt, 2017). Veranschaulichen wir die Sensitivierung an einem Beispiel: Eine Person hat Schmerzen. Bei einer Verletzung kann wiederholte Berührung zu zunehmend stärkeren Schmerzen führen, da das Gehirn signalisiert, dass das verletzte Körperteil geschont werden soll. Dies führt dazu, dass auch andere Reize (leichte Berührungen), die normalerweise eine geringe Reaktion auslösen würden (Berührungsempfinden auf der Haut), plötzlich eine stärkere Reaktion hervorrufen (starke Schmerzen).
Versuchen wir, das biologische Prinzip auf psychischen Stress zu übertragen: Wenn das Grundstresslevel erhöht ist, beispielsweise aufgrund täglicher Belastungen oder besonderer Ereignisse (Ansammlung an Daily Hassles oder Live-Events), kann eine Situation, die normalerweise eine geringe Reaktion auslösen würde, plötzlich eine deutlich stärkere Reaktion hervorrufen. Dies zeigt sich beispielsweise darin, dass Alltagssituationen (Kaffee verschüttet wird), die unter normalen Umständen keine starke Reaktion auslösen würden, unter erhöhtem Stresslevel zu intensiveren emotionalen Reaktionen führen können (Ausrasten, Wutausbruch).
5.0 Auswirkungen von (starkem oder chronischem) Stress auf das Gehirn: Cortisol, Gedächtnis und strukturelle Veränderungen
Das Hormon Cortisol kann (bei hoher Cortisol-Konzentration) die Aktivität des Gedächtnisareals Hippocampus hemmen, sodass in Prüfungssituationen gelernte Inhalte nicht mehr abgerufen werden können (Joëls & Baram, 2009), was zu dem Phänomen Blackout führen kann. Zudem zeigen Vythilingam et al. (2005), dass sich das Hippocampusvolumen umso stärker reduziert, je intensiver oder länger die Person Stress ausgesetzt war. Psychologischer Stress reduziert ebenfalls die Performance und Aktivität des Arbeitsgedächtnisses (Quien et al., 2008). 5 Stunden Stress führten in einem Mäuseversuch zu einer Verminderung der Dornfortsätze (Ausstülpungen der Nervenzellen) (Chen et al., 2008), verändern also die Nervenzellen. Weiter kann Stress zu morphologischen Veränderungen (Veränderungen der Form und Anordnung von zellulären Bestandteilen des Gehirns) (Kim & Yoon, 1998) und somit zu strukturellen Veränderungen führen. Auch führt chronischer Stress zu einer gesteigerten Erregbarkeit von Amygdala-Neuronen, die möglicherweise das Auftreten von Depressionen oder Angstzuständen bei Patienten fördern (Rosenkranz et al., 2010). Außerdem kann Stress ein Ungleichgewicht der neuronalen Schaltkreise verursachen, die Kognition, Entscheidungsfindung, Angst und Stimmung beeinflussen (McEwen, 2017). Stress kann also das Gehirn direkt schädigen!
Zu starker und zu langanhaltender bzw. chronischer Stress geht dementsprechend mit Veränderungen und Leistungseinbußen des Gehirns einher, sodass ungesunder Stress auf jeden Fall vermieden werden sollte!
6.0 Strategien gegen Stress: Stressbewältigung nach Lazarus & Folkman, Stressimpfungstraining und präventive Ansätze für mehr Stresstoleranz
Nach Lazarus und Folkman (1984) gibt es zwei Wege der Bewältigung von Stress: Entweder die stressauslösende Situation wird geändert (instrumentelle Stressbewältigung), oder der Bezug zur Situation wird geändert (kognitive Stressbewältigung). Wenn beispielsweise Stress entsteht, weil der Zug ausfallen wird, könnte die betroffene Person rechtzeitig mit dem Auto fahren (instrumentell) oder mit dem Folgezug fahren und sich bewusst machen, dass es keine großen Nachteile und Konsequenzen haben wird, ein paar Minuten zu spät zur Vorlesung zu kommen (kognitiv).
Das Stressimpfungstraining (SIT) von Donald Meichenbaum (1985) baut auf dem transaktionalen Stressmodell (Lazarus & Folkman, 1984) auf und wird sowohl in der Prävention als auch in der Psychotherapie eingesetzt. Die Stressimpfung dient hier als Metapher für die Impfung von psychologischen Antikörpern. Diese Antikörper oder auch Ressourcen werden durch das Training aufgebaut und sollen die Widerstandsfähigkeit gegenüber Stress erhöhen. Das SIT beinhaltet drei Phasen:
• Phase 1: Informationsphase: Das transaktionale Stressmodell nach Lazarus wird erklärt (Psychoedukation); eigene Stressreaktionen und Bewältigungsmethoden werden analysiert
• Phase 2: Lern- und Übungsphase: Erlernen neuer und effektiverer Bewältigungsstrategien
• Phase 3: Anwendungs- und Posttrainingsphase: Transfer in den Alltag
Die Phasen des Trainings können auch außerhalb eines Präventionsprogramms im Rahmen einer Selbstreflexion genutzt werden, um einen neuen und besseren Umgang mit stressigen Situationen zu finden. Weitere präventive Möglichkeiten, um die eigene Stresstoleranz zu stärken, sind Achtsamkeitsübungen, (Ausdauer-) Sport, Meditationen und E-Health-Angebote (z.B. Apps auf dem Handy wie 7 Mind). Auf den Websites der jeweiligen Krankenkassen sind Kurse und E-Health-Angebote angegeben, die von der Krankenkasse bezuschusst oder übernommen werden.
Ebenfalls scheint ein gesundes Mikrobiom im Darm (Gesamtheit des genetischen Materials aller Organismen im Darm) einen stressmindernden Effekt zu haben (Crumeyrolle-Arias et al., 2014). In einem Rattenexperiment konnte gezeigt werden, dass Ratten mit einem Fehlen des Mikrobioms eine höhere Stressreaktion und Ängstlichkeit zeigten als Ratten mit einem normalen Mikrobiom. Dies gilt als Hinweis darauf, dass ein gestörtes Mikrobiom bei einem Stressor zu einer höheren Stressreaktion und ängstlichem Verhalten führen könnte (Crumeyrolle-Arias et al., 2014). Daher sollte bei chronischen Verdauungsproblemen und dem Verdacht eines gestörten Mikrobioms auch aus diesem Grund dringend ein Arzt aufgesucht werden.
Literaturverzeichnis:
Becker-Carus, C., & Wendt, M. (2017). Lernen. In Allgemeine Psychologie Eine Einführung (2. Auflage). Springer. ISBN: 978-3-662-53005-4
Crumeyrolle-Arias, M., Jaglin, M., Bruneau, A., Vancassel, S., Cardona, A., Daugé, V., Naudon, L., & Rabot, S. (2014). Absence of the gut microbiota enhances anxiety-like behavior and neuroendocrine response to acute stress in rats. Psychoneuroendocrinology, 42, 207–217. https://doi.org/10.1016/j.psyneuen.2014.01.014
Heinrichs, M., Stächele, T., & Domes, G. (2015). Stress und Stressbewältigung. Hogrefe Verlag GmbH & Company KG. ISBN: 978-3-8409-2252-7
Jeansok J Kim; Kenneth S Yoon (1998).Stress: metaplastic effects in the hippocampus. , 21(12), 0–509. doi:10.1016/s0166-2236(98)01322-8
Joëls, M., & Baram, T. Z. (2009). The neuro-symphony of stress. Nature Reviews Neuroscience, 10(6), 459–466. https://doi.org/10.1038/nrn2632
Lazarus, R. S. & Folkman, S. (1984). Stress, appraisal, and coping. New York, NY: Springer.
McEwen, Bruce S. (2017). Neurobiological and Systemic Effects of Chronic Stress. Chronic Stress, 1(), 247054701769232–. doi:10.1177/2470547017692328
Meichenbaum, D. (1985). Stress inoculation training. Elmsford, NY: Pergamon Press.
Milek, A., & Bodenmann, G. (2018). Stressbewältigung. In Lehrbuch der Verhaltenstherapie Band 2 Psychologische Therapie bei Indikationen im Erwachsenenalter (4. Auflage). Springer. ISBN: 978-3-662-54908-7
Nater, U. M., Ditzen, B., & Ehlert, U. (2021). Psychosomatische und stressbedingte körperliche Beschwerden. In Klinische Psychologie und Psychotherapie (3. Auflage). Springer. ISBN: 978-3-662-61813-4
Qin, S., Hermans, E. J., Van Marle, H. J. F., Luo, J., & Fernández, G. (2009). Acute Psychological Stress Reduces Working Memory-Related Activity in the Dorsolateral Prefrontal Cortex. Biological Psychiatry, 66(1), 25–32. https://doi.org/10.1016/j.biopsych.2009.03.006
Ramsay, D., & Lewis, M. (2003). Reactivity and Regulation in Cortisol and Behavioral Responses to Stress. Child Development, 74(2), 456–464. https://doi.org/10.1111/1467-8624.7402009
Rosenkranz, J. A., Venheim, E. R., & Padival, M. (2010). Chronic Stress Causes Amygdala Hyperexcitability in Rodents. Biological Psychiatry, 67(12), 1128–1136. https://doi.org/10.1016/j.biopsych.2010.02.008
Schwarz, L. A., & Luo, L. (2015). Organization of the Locus Coeruleus-Norepinephrine System. Current Biology, 25(21), R1051–R1056. https://doi.org/10.1016/j.cub.2015.09.039
Valentino, R. J., & Van Bockstaele, E. (2008). Convergent regulation of locus coeruleus activity as an adaptive response to stress. European Journal of Pharmacology, 583(2–3), 194–203. https://doi.org/10.1016/j.ejphar.2007.11.062
Vythilingam, M., Luckenbaugh, D. A., Lam, T., Morgan, C. A., Lipschitz, D., Charney, D. S., Bremner, J. D., & Southwick, S. M. (2005). Smaller head of the hippocampus in Gulf War-related posttraumatic stress disorder. Psychiatry Research: Neuroimaging, 139(2), 89–99. https://doi.org/10.1016/j.pscychresns.2005.04.003
Zalpour, Christoff. (2010). Anatomie Physiologie. Urban & Fisher.
Artikel #4 – Podcast-Folge #4 Wie schütze ich mich vor psychischen Erkrankungen?
1.0 Entwicklung einer psychischen Störung
Der Ausbruch einer psychischen Störung ist multifaktoriell bedingt. Das heißt, es gibt sehr viele Einflussfaktoren über das gesamte Leben hinweg, die gemeinsam zur Entstehung eines Störungsbildes beitragen. Integrative Erklärungsansätze wie das Vulnerabilitäts-Stress-Modell (Berking, 2012) berücksichtigen dies und sagen, dass Vulnerabilitäten zusammen mit auslösenden Faktoren und modifizierenden Variablen erklären, welches Störungsbild in welcher Intensität entsteht. Vulnerabilitäten sind biologische (z.B. Genetik, Alter, Geschlecht), psychologische (z.B. Persönlichkeit, Intelligenzausprägung) sowie soziale (z.B. elterliches Erziehungs- und Bindungsverhalten, sozioökonomischer Status) Faktoren, die die Verwundbarkeit bzw. die Anfälligkeit einer Person für eine psychische Störung grundsätzlich erhöhen. Zu den Vulnerabilitäten kommen auslösende Faktoren hinzu, die akut (z.B. Tot eines Angehörigen) und anhäufend (z.B. unbefriedigte Grundbedürfnisse, finanzielle Sorgen, hohe Arbeitsbelastung) sein können. Des Weiteren gibt es modifizierende Variablen, die die Entstehung und den Verlauf der psychischen Störung positiv oder negativ beeinflussen können. Solche Variablen können z.B. sein die Problemlösekompetenz der betroffenen Person oder die soziale Unterstützung des Umfeldes. Es gibt dementsprechend viele Risiko- und Schutzfaktoren, die zusammen mit auslösenden Ereignissen zum Ausbruch einer psychischen Störung führen. Risikofaktoren können Vulnerabilitäten und negativ beeinflussende modifizierende Variablen sein.
2.0 Risiko- und Schutzfaktoren
In der Kauai-Studie von Werner & Smith (1977) wurden 698 Kinder über 30 Jahre begleitet und in regelmäßigen Abschnitten untersucht und befragt, um den Einfluss von Risiko- und Schutzfaktoren auf die kognitive, physische und psychische Entwicklung der Kinder herauszufinden. Es konnte eine Gruppe von Kindern ermittelt werden, die eine sehr hohe Vulnerabilität auswies. Von dieser Gruppe zeigten zwei Drittel der Kinder psychische Krankheiten, kriminelles Verhalten, Lern- und Verhaltensschwierigkeiten. Ein Drittel der Kinder zeigte dies allerdings trotz der hohen Vulnerabilität nicht. Man hat festgestellt, dass diese Kinder neben den Vulnerabilitäten bzw. Risikofaktoren ebenfalls eine gute Resilienz bzw. Schutzfaktoren aufwiesen.
3.0 Resilienz
Resilienz umfasst die menschliche Widerstandsfähigkeit gegenüber belastenden Lebensumständen. Der Gegenbegriff zur Resilienz ist die Vulnerabilität, die Verwundbarkeit oder Verletzlichkeit. Daher wird Resilienz auch oft als psychische Robustheit oder Unverwundbarkeit bezeichnet (Gabriel 2005). Es besteht grundsätzlich das Potenzial zur Entwicklung und Förderung von Resilienz und Bekämpfung von Vulnerabilität. Wichtige Bestandteile sind dabei u.a. die Achtsamkeit und Selbstreflexion.
4.0 Achtsamkeit
Achtsamkeit ist das bewusste Lenken der Aufmerksamkeit auf den gegenwertigen Moment, das vorurteilsfreie und wertfreie Erleben des Hier und Jetzt. Dabei wird jeder Gedanke, jedes Gefühl und jede Körperwahrnehmung registriert und beobachtet, ohne das Erlebte zu kategorisieren, zu bewerten oder darauf zu reagieren (Bishop et al., 2004).
Achtsamkeit kann gut geübt und trainiert werden. Eine Möglichkeit dazu ist das Genusstraining. Einfach mal googlen ;)
5.0 Selbstreflexion
Reflektierendes Lernen ist der interne Prozess des Untersuchens und Erkundens einer Anliegensfrage, ausgelöst durch eine Erfahrung, die Bedeutung im Hinblick auf die eigene Person schafft und klärt, und die zu einer veränderten konzeptuellen Perspektive führt (Boud et al. 1985, S. 19).
Das Ziel von Selbstreflexion ist die Erweiterung der bisherigen eigenen Perspektive durch neue Erkentnisse und eine darauffolgende Verhaltensänderung.
Nach Aktins & Murphy (1993) lässt ich der Prozess der Selbstreflexion in drei Stufen gliedern:
- Bewusstsein über unangenehme Gefühle und Gedanken
- kritische Analyse der Situation
- Entwicklung einer neuen Perspektive auf die Situation
Achtsamkeit und Selbstreflexion sind zwei trainierbare Bestandteile der Resilienz, die wichtig ist, um Schutzfaktoren aufzubauen, die die Wahrscheinlichkeit der Entwicklung einer pschischen Störung reduzieren können.
Folge 4 hier anhören.
Literaturverzeichnis:
Atkins, S., & Murphy, K. (1993). Reflection: a review of the literature. Journal of Advanced Nursing 18, 1188–1192. doi: 10.1046/j.1365-2648.1993.18081188.x
Bishop, S. R., Lau, M., Shapiro, S., Carlson, L., Anderson, N. D., Carmody, J., ... & Devins, G. (2004). Mindfulness: A proposed operational definition. Clinical psychology: Science and practice, 11(3), 230.
Berking, M. (2012). Ursachen psychischer Störungen. In: Berking, M., Rief, W. (eds) Klinische Psychologie und Psychotherapie für Bachelor. Springer-Lehrbuch. Springer, Berlin, Heidelberg. https://doi.org/10.1007/978-3-642-16974-8_3
Boud, D., Keogh, R., & Walker, D. (1985). Reflection: Turning Experience into Learning. London: Kogan Page.
Werner, E. E., & Smith, R. S. (1977). Kauai’s children come of age. Honolulu: University Press of Hawaii.
Gabriel, T. (2005). Resilienz. Kritik und Perspektiven (Zeitschrift für Pädagogik 51).
Artikel #3 – Podcast-Folge #3 ADHS - ein neurobiologischer Kurzüberblick
1.0 Was ist ADHS?
ADHS steht für Aufmerksamkeitsdefizit-Hyperaktivitätsstörung. Es handelt sich um eine neurologische Entwicklungsstörung, die sowohl Kinder als auch Erwachsene betreffen kann. Die Hauptsymptome der ADHS sind Hyperaktivität, Impulsivität, Unaufmerksamkeit und Desorganisation. Die Symptome werden unter anderem dadurch deutlich, dass die betroffene Person motorisch unruhig ist, den Fokus der Aufmerksamkeit kaum längerfristig auf eine Aufgabe richten kann und leicht durch Geräusche in der Umgebung ablenkbar ist.
2.0 Wie sind die Symptome von ADHS neurologisch erklärbar?
Neurologisch sind die Defizite sehr gut erklärbar, denn bei der ADHS liegt unter anderem eine Fehlfunktion des Belohnungssystems vor: Dopamin ist ein Neurotransmitter und Hormon, das zum einen ausgeschüttet wird, wenn eine Person belohnt wird, und zum anderen, wenn eine Person eine zukünftige Belohnung erwartet, das heißt, antizipiert. Belohnung wird beispielsweise antizipiert, wenn ein Kind für eine Klassenarbeit lernt und erwartet, für das Lernen durch eine gute Schulnote belohnt zu werden. Während des Lernens und während der Belohnungsantizipation zeigen Nervenzellen im Gehirn, die für Dopamin verantwortlich sind, eine verstärkte Aktivität, was zur Folge hat, dass das Hormon Dopamin vermehrt freigesetzt wird. Dadurch wird das Kind schon während des Lernens für das Durchhalten belohnt und das Lernen wird fortgeführt. Personen mit ADHS können zwar eine zukünftige Belohnung antizipieren, jedoch führt dies nicht dazu, dass die Nervenzellen, die für Dopamin verantwortlich sind, ihre Aktivität steigern. Ein Belohnungsempfinden während des Lernens bleibt aus. Personen mit ADHS können also nur ein Belohnungsempfinden während einer tatsächlichen Belohnung, aber kaum während einer Belohnungsantizipation verspüren (Ziegler et al., 2016). Die Folge dessen ist eine starke Belohnungssuche, die sich in einem hyperaktiven und impulsiven Verhalten zeigt (Tripp & Wickens, 2008), um ständig kleine Belohnungen zu erfahren, sodass das Bedürfnis nach dem positiven Belohnungsempfinden gestillt wird.
Weiter liegt bei Personen mit ADHS eine Fehlfunktion der Aufmerksamkeitsregulation vor. Vor allem unser hinterer Hirnbereich ist dafür verantwortlich, die Aufmerksamkeit auf plötzliche, potenziell bedrohliche Reize wie Geräusche in der Umwelt zu lenken. Das nennt sich „Bottom-Up-Regulation“ der Aufmerksamkeit. Bei Patienten mit ADHS ist diese Regulation so empfindlich bzw. sensitiv, dass die Aufmerksamkeit auch schon auf kleinste, eigentlich irrelevante Geräusche in der Umgebung gelenkt wird (Arnsten, 2009). Die Folge ist, dass die Person mit ADHS sehr unfokussiert, unaufmerksam und leicht ablenkbar ist. Weiter zeigen sich bei Personen mit ADHS in einigen Gehirnbereichen eine grundsätzlich verminderte Aktivität (Dickstein et al., 2006) und ein Entwicklungsdefizit (Shaw et al., 2007).
3.0 Wie wird ADHS behandelt?
Die besten Wirksamkeitsnachweise gibt es bei ADHS für die multimodale Behandlung (MTA Cooperative Group, 1999; Jensen et al., 2007; Swanson et al., 2007). Es handelt sich um einen Behandlungsansatz, der eine medikamentöse sowie psychotherapeutische Behandlung beinhaltet und das familiäre und bei Kindern schulische Setting mit einbezieht.
Folge #3 auf Spotify anhören.
Literaturverzeichnis:
Arnsten, Amy F.T. „ADHD and the Prefrontal Cortex“. The Journal of Pediatrics 154, Nr. 5 (Mai 2009): I-S43. https://doi.org/10.1016/j.jpeds.2009.01.018.
Dickstein, Steven G., Katie Bannon, F. Xavier Castellanos, und Michael P. Milham. „The Neural Correlates of Attention Deficit Hyperactivity Disorder: An ALE Meta‐analysis“. Journal of Child Psychology and Psychiatry 47, Nr. 10 (November 2006): 1051–62. https://doi.org/10.1111/j.1469-7610.2006.01671.x.
MTA Cooperative Group. „A 14-Month Randomized Clinical Trial of Treatment Strategies for Attention-Deficit/Hyperactivity Disorder“. Archives of General Psychiatry 56, Nr. 12 (1. Dezember 1999): 1073. https://doi.org/10.1001/archpsyc.56.12.1073.
Shaw, P., K. Eckstrand, W. Sharp, J. Blumenthal, J. P. Lerch, D. Greenstein, L. Clasen, A. Evans, J. Giedd, und J. L. Rapoport. „Attention-Deficit/Hyperactivity Disorder Is Characterized by a Delay in Cortical Maturation“. Proceedings of the National Academy of Sciences 104, Nr. 49 (4. Dezember 2007): 19649–54. https://doi.org/10.1073/pnas.0707741104.
Swanson, James M., Stephen P. Hinshaw, L. Eugene Arnold, Robert D. Gibbons, Sue Marcus, Kwan Hur, Peter S. Jensen, u. a. „Secondary Evaluations of MTA 36-Month Outcomes: Propensity Score and Growth Mixture Model Analyses“. Journal of the American Academy of Child & Adolescent Psychiatry 46, Nr. 8 (August 2007): 1003–14. https://doi.org/10.1097/CHI.0b013e3180686d63.
Tripp, Gail, und Jeff R. Wickens. „Research Review: Dopamine Transfer Deficit: A Neurobiological Theory of Altered Reinforcement Mechanisms in ADHD“. Journal of Child Psychology and Psychiatry 49, Nr. 7 (Juli 2008): 691–704. https://doi.org/10.1111/j.1469-7610.2007.01851.x.
Jensen, Peter S., L. Eugene Arnold, James M. Swanson, Benedetto Vitiello, Howard B. Abikoff, Laurence L. Greenhill, Lily Hechtman, u. a. „3-Year Follow-up of the NIMH MTA Study“.
Journal of the American Academy of Child & Adolescent Psychiatry 46, Nr. 8 (August 2007): 989–1002.
https://doi.org/10.1097/CHI.0b013e3180686d48.
Ziegler, Sigurd, Mads L. Pedersen, Athanasia M. Mowinckel, und Guido Biele. „Modelling ADHD: A review of ADHD theories through their predictions for computational models of decision-making and reinforcement learning“. Neuroscience & Biobehavioral Reviews 71 (1. Dezember 2016): 633–56.
https://doi.org/10.1016/j.neubiorev.2016.09.002.
Artikel #2 – Podcast-Folge #2 Schematherapie - Psychotherapieverfahren bei Persönlichkeitsstörungen
1.0 Wie entwickelt sich die Persönlichkeit von Menschen?
Die Persönlichkeit eines Menschen entsteht durch die Kombination von genetischer Veranlagung und Beziehungserfahrungen, vor allem in der Kindheit und Jugend. Beziehungserfahrung bedeutet, dass Menschen im authentischen zwischenmenschlichen Kontakt lernen, inwiefern ihre eigenen Bedürfnisse (wie Zugehörigkeit, Selbstwertstabilisierung, sichere Bindung usw.) befriedigt werden. Durch die Interaktion von Genetik und Umweltfaktoren, wie Beziehungsfaktoren, entwickeln Menschen unterschiedlich stark ausgeprägte Persönlichkeitseigenschaften.
2.0 Wie entsteht eine Persönlichkeitsstörung?
Wenn grundlegende Bedürfnisse (Motive) in der Kindheit und Jugend nicht ausreichend versorgt wurden, entwickeln Menschen Verhaltensmuster bzw. Handlungsstrategien (Schemata), um die Motive in ihren Beziehungen zu anderen Menschen zu befriedigen.
Wenn diese Verhaltensmuster stark ausgeprägt, zeitlich stabil und dysfunktional sind, d.h. langfristig zu keiner echten Motiverfüllung führen, Leidensdruck verursachen und zu Problemen in zwischenmenschlichen Beziehungen führen, kann sich ein Störungsbild, die Persönlichkeitsstörung, entwickeln.
Der Übergang von normaler Persönlichkeit zu einer pathologischen (krankhaften) Persönlichkeit ist fließend. Dennoch werden anhand des aktuellen Diagnosesystems (ICD-10) kategoriale Entscheidungen getroffen, ob eine Persönlichkeitsstörung vorliegt oder nicht. Dies dient der Objektivität in der Entscheidungsfindung und ist Voraussetzung dafür, dass eine Psychotherapie von der gesetzlichen Krankenkasse bezahlt wird. Diese kategoriale Ja-Nein-Entscheidung ist jedoch auch mit Nachteilen verbunden.
3.0 Behandlung von Persönlichkeitsstörungen mit der Schematherapie
Die Schematherapie von Jeffrey Young ist eine moderne Form der kognitiven Verhaltenstherapie (eine Psychotherapie). Sie wurde entwickelt, um Persönlichkeitsstörungen und andere chronifizierten psychischen Störungen besser behandeln zu können. Mit Schematherapie wird versucht, tief verwurzelte Denk- und Verhaltensmuster (Schemata) zu verstehen und zu verändern. Ein Schema wird dabei als ein wiederkehrendes dysfunktionales Muster aus Erinnerungen, Emotionen, Kognitionen und Empfindungen definiert. Mit Hilfe von kognitiven Interventionen kann direkt an diesen Schemata gearbeitet werden.
Die Schematherapie beinhaltet ein weiteres wichtiges Element – die sogenannten Modi. Diese repräsentieren unterschiedliche Aspekte der Persönlichkeit, die in verschiedenen Situationen aktiv werden und können sowohl im Innenleben als auch im Verhalten einer Person zum Ausdruck kommen.
Der Fokus der Schematherapie liegt darauf, dysfunktionale Schemata, Modi und Bewältigungsstrategien zu erkennen, zu verstehen und zu modifizieren. Das Ziel ist es, die emotionalen Bedürfnisse auf angemessene Weise zu erfüllen und dadurch eine gesunde psychische Entwicklung zu fördern. In diesem Prozess werden auch die verschiedenen Modi identifiziert und bearbeitet, um ein ausgewogenes und flexibles Selbstkonzept zu entwickeln. Ebenfalls sollen die Patienten neue funktionale Bewältigungsstrategien erlernen.
Beispielsweise könnte bei einer Person in der Kindheit das Bedürfnis nach sicherer Bindung nicht ausreichend befriedigt worden sein, sodass sich das Schema "Verlassenheit/Instabilität" entwickelt hat. Wenn diese Person nun in eine Situation gerät, in der sie von einer anderen Person nicht die erwartete Aufmerksamkeit bekommt und dies als Hinweis darauf deutet, potenziell verlassen zu werden, könnte der Kind-Modus und das Schema "Verlassenheit/Instabilität" aktiv werden. Das würde dazu führen, dass die Person sich so fühlt wie in der Kindheit erlebt. Damit einhergehen können entsprechende (dysfunktionale) Verhaltensweisen. Als Bewältigungsstrategie nutzen einige Menschen Vermeidungsstrategien, um die Gefühle nicht spüren zu müssen, wie beispielsweise den Konsum von Alkohol.
Der "Stühledialog" ist eine Technik in der Schematherapie. Dabei werden Stühle verwendet, auf denen der Patient unterschiedliche Teile seiner Persönlichkeit (z. B. Modi) verkörpert. Der Therapeut kann dann einen Dialog zwischen den Teilen der Persönlichkeit initiieren, wodurch der Patient in der Lage ist, die inneren Konflikte, Dynamiken und unterschiedlichen Perspektiven besser zu verstehen und zu verändern.
Die ausführliche Fassung findest du in unserer Podcast Folge #2.
Literaturverzeichnis:
Gitta Jacob und Arntz Arnoud. Schematherapie. Göttingen: Hogrefe, 2014.
Sachse, Rainer. Persönlichkeitsstörungen verstehen. 11. Aufl. Köln: Psychiatrie Verlag, 2020.
Artikel #0 - Willkommen!
Schön, dass Du da bist!
In der Folge 0 unseres Podcasts stellen wir uns und den Podcast vor. Dich interessiert, wer die beiden hinter dem Mikro sind und warum wir diesen Podcast überhaupt machen? Oder du möchtest wissen, ob der Podcast etwas für dich ist und deine Interessen trifft?
Dann bist du hier richtig!
Wir sind Bennet (25) und Annsophie (23). Wir beide haben im März 2023 unseren Bachelor in Psychologie abgeschlossen und studieren gerade den Masterstudiengang Klinische Psychologie und Psychotherapie (nach PsychThG 2019). 2025 werden wir voraussichtlich den Master und die anschließende Approbationsprüfung zum Psychotherapeuten abschließen.
Wie kamen wir auf die Idee, diesen Psychologie-Podcast zu gründen?
Wir beide lernen sehr effektiv auditiv, dass heißt durch das Hören von Lerninhalten, sodass wir während des Bachelorstudium Audiodateien mit Lerninhalten erstellt haben, um diese selber hören zu können. Da uns das Aufnehmen der Lernpodcasts sehr viel Spaß gemacht hat und wir uns wünschen, dass das psychologische Allgemeinwissen in der Bevölkerung zunimmt, kamen wir auf die Idee, unsere gelernten Inhalte einfach verständlich aufbereitet für einen Podcast aufzunehmen.
Worum geht es in diesem Podcast?
In diesem Podcast geht es darum, alltagsrelevante psychologische Themen einfach erklärt an die Allgemeinbevölkerung zu bringen. Es werden psychologische Phänomene und Mechanismen, psychische Störungsbilder, verschiedene Psychotherapieverfahren und weitere Themen von uns beiden bei einer Tasse Kaffee diskutiert.
Wofür ist dieser Podcast nicht gedacht?
Dieser Podcast erhebt nicht den Anspruch, eine therapeutische Intervention darzustellen! Unsere Folgen sind nicht als Behandlung anzusehen.
Wer ist unsere Zielgruppe?
Grundsätzlich ist unserer Podcast etwas für jeden, der sich für psychologische Themen interessiert. Einige Folgen sind besonders auf selbst psychisch Belastete oder Angehörige von Betroffenen ausgelegt und so aufgearbeitet, dass die Inhalte leicht verständlich sind. Das heißt: Es handelt sich nicht um einen Vortrag in Fachsprache, doch auch Psychologiestudierende bzw. Psychologen können sicherlich etwas aus unseren Folgen mitnehmen. Es wird in den Blogartikeln zur jeweiligen Folge ein Quellenverzeichnis geben.
Warum machen wir diesen Podcast und was sind unsere Ziele?
Das gesellschaftliche psychologische Wissen und das Wissen darüber, wie psychisch belastete möglichst schnell die richtige professionelle psychologische Hilfe erhalten können, ist unzureichend. Zudem gibt es viele falsche und verwirrende Informationen zu psychischen Erkrankungen im Internet. Weiter sind viele psychische Erkrankungen noch stark stigmatisiert und die Betroffenen leiden unter Vorurteilen. Mit unserem Podcast wollen wir die Problematik aufgreifen und haben das Ziel, alltagsrelevante psychologische Mechanismen und Phänomene zu erklären, psychische Störungen zu entstigmatisieren und den gesellschaftlichen Zugang zu der Psychologie zu verbessern.
Wie sind wir dazu gekommen, Psychologie zu studieren?
Annsophie hat sich schon früh gefragt, warum sich unterschiedliche Menschen in der gleichen Situation unterschiedlich verhalten und dies bereits in der Schule beobachtet. Nachdem sie dann noch das Buch "Digitale Demenz" von Manfred Spitzer geschenktbekommen und gelesen hat, war das Interesse für die Psychologie geweckt!
Bennet arbeitet als Rettungssanitäter im sozialen Hintergrunddienst und kam dort in den Kontakt zu psychisch stark belasteten Patienten in Ausnahmesituationen. Die Erstversorgung dieser Patientengruppe hat ihn besonders fasziniert und das Interesse bestärkt, sich mit psychischen Störungen intensiver auseinandersetzen zu wollen.
Um uns beide etwas persönlicher kennenzulernen, hört doch gerne mal rein. :)
Artikel #1 – Podcast-Folge #1 – Wurde ich manipuliert? – Warum niemand immun gegen Manipulation ist
Was ist Manipulation?
Manipulation ist die gezielte Einflussnahme auf Menschen, ohne dass die manipulierten Menschen davon wissen oder das wollen. Der Manipulierende verfolgt immer ein Ziel (www.spektrum.de).
Beeinflussungsstrategien der Sozialpsychologie:
- Tür-ins-Gesicht-Technik:
Manipulator kommt mit einer sehr großen Bitte, die abgelehnt wird. Es folgt eine kleine Bitte, der oft nachgekommen wird, da es der manipulierten Person unangenehm ist, erneut eine Bitte abzulehnen (Hewstone & Martin, 2014).
- Fuß-in-die-Tür-Technik:
Manipulator kommt mit kleiner Bitte, der nachgekommen wird. Folgend werden größere Bitten gestellt, denen dann oftmals auch nachgekommen wird. Der Manipulator hatte das Ziel, die manipulierte Person dazu zu bekommen, der größeren Bitte nachzukommen (Hewstone & Martin, 2014).
- Den-Ball-flach-halten-Technik:
Manipulator kommt mit einer Bitte, der zugesagt wird. Folgend ändern sich die Bedingungen der Bitte auf eine für die manipulierte Person unvorteilhafte Art-und Weise. Der Bitte wird oftmals dennoch nachgekommen, da die manipulierte Person bereits zugesagt hat (Hewstone & Martin, 2014).
- Gaslighting:
In einer Liebesbeziehung kommt es dazu, dass der Manipulator die manipulierte Person durch ihre Aussagen und ihr Verhalten die manipulierte Person desorientiert und verunsichert, sodass diese an ihrer eigenen Wahrnehmung zweifelt (Stern, 2007).
Beispiel: Theaterstück „Gaslight“, von Patrick Hamilton, das den Begriff geprägt hat (Hamilton, 1939).
Manche Menschen mit Persönlichkeitsstörungen setzen unbewusst manipulative Strategien ein:
Persönlichkeitsstörungen und Psychopathie können mit bedingen, dass eine Person manipulative Verhaltensweisen zeigt (Bowers, 2003 ; Cleckley, 1951).
Bei Persönlichkeitsstörungen wurden grundlegende Bedürfnisse (Liebe, Anerkennung, etc.) in der Kindheit- und Jugend nicht befriedigt, wenn die Person authentisch in Beziehungen war. Daher entwickeln sich dysfunktionale Lösungsstrategien, das heißt Verhaltensweisen, die andere Menschen dazu bringen sollen, sich so zu verhalten, dass die Bedürfnisse befriedigt werden (Sachse, 2020).
Manche Menschen, die psychopatisch sind, setzen manipulative Strategien ein:
Psychopathie ist ein Konstrukt, das Eigenschaften von Personen beschreibt, die sich besonders skrupellos gegenüber ihren Mitmenschen verhalten. Die Eigenschaften sind u.a.: kaum Angst verspüren, pathologisch lügen, kein Mitgefühl- und Schuldempfinden verspüren, die Schwächen anderer schnell erkennen sowie ein charmantes auftreten (Schröder, 2023).
Ein Beispiel zum Thema Psychopathie ist Dokumentation „der Tinder-Schwindler“ (Netflix, 2022): Der Manipulator hat über die Dating-App „Tinder“ Frauen angeschrieben und sich als Milliardär ausgegeben. Folgend hat der Täter bei den Frauen positive Emotionen erzeugt, sodass viele Frauen mit ihm -unwissend gleichzeitig- eine Liebesbeziehung eingegangen sind. Der Manipulator spielte vor, dass er in Schwierigkeiten sei und Geld benötige. Er setzte die „Fuß-in-die-Tür-Technik“ ein, um die Frauen finanziell auszubeuten.
Der Manipulator zeigte ein manipulativ-ausbeuterisches-Verhalten auf emotionaler Ebene und instrumentalisierte die Frauen zur Zielerreichung. Erfolgreich manipulierende Personen zeigen sich oft sehr selbstsicher, treten charmant auf und haben keine Angst, erwischt zu werden. Oftmals sind die Ziele der Manipulatoren nicht direkt erkennbar.
Die Loverboy Methode:
Die Loverboy-Methode ist eine Form von Menschenhandel, bei der ein Täter, oft als romantischer Partner getarnt, eine emotionale Bindung zu seinem Opfer aufbaut, um es dann zur Prostitution zu zwingen, indem er Kontrolle, Ausbeutung und Isolation anwendet (www.bka.de).
Warum ist niemand immun gegen eine Manipulation?
Die Täter erzielen oft absichtlich positive Emotionen bei den Opfern (Benecke, 2023). Beim Gaslighting, bei der Loverboy-Methode oder auch beim Fall des Tinder Schwindlers haben sich die Opfer in den Täter verliebt, da sich dieser zu Beginn charmant und liebevoll zeigte. Die Opfer hatten Gefühle und Vertrauen zum Täter aufgebaut und durch die rosa rote Brille, die sich ausbreitende Manipulation nicht erkannt. Wer würde dem Menschen, den man liebt, schon zutrauen, dass er zu so etwas im Stande wäre? Da spielt es auch keine Rolle, wie intelligent die Opfer sind.
Wie erkenne ich eine Manipulation?
Grundsätzlich ist zu bedenken, dass manipulierende Personen dich auf eine sehr kluge Art- und Weise emotional, d.h. nicht auf einer kognitiven Ebene beeinflussen.
Daher stellt eine achtsame und wachsame Grundhaltung sowie die Reflektion der eigenen Emotionen während des Kontakt zu potenziell manipulierenden Personen die Basis dar.
Genauer gesagt, kannst du darauf achten, ob etwas auffällig bzw. anders ist, als du es sonst im Kontakt zu anderen Menschen kennst. Auffällig wären zum Beispiel folgende Situationen:
- Du fühlst dich sofort extrem wohl, gemocht und verstanden bei einer Person, die du noch nicht lange kennst. Ist dieses positive Gefühl deutlich stärker und früher aufgetreten als du es normalerweise kennst, wenn du einen neuen Menschen kennengelernt hast?
- Dein Bauchgefühl warnt dich: Fühlt es sich diffus komisch an, mit der Person im Kontakt zu sein, ohne dass du so richtig weißt, warum und kennst dieses Gefühl nicht grundsätzlich von anderen sozialen Kontakten?
Was sind weitere Hinweise auf eine Manipulation?
Die potenziell manipulierende Person...
- möchte keinen Kontakt zu Freunden von dir oder deiner Familie
- möchte sehr viel über dich rausfinden, gibt aber über sich selbst kaum etwas preis
- ist übertrieben emphatisch
- erzeugen Mitleid, Schuldgefühle, setzt dich unter Druck
- sorgt dafür, dass du an deiner Realität zweifelst.
Sind Hinweise vorhanden, ist dies kein Beweis dafür, dass du manipuliert wirst.
Doch: Je mehr Hinweise gegeben sind, desto wahrscheinlicher ist es und desto vorsichtiger solltest du sein. Tausche dich in dem Fall mit Freunden und Familienangehörigen über den Kontakt aus. Bist du dir sicher, dass du manipuliert wirst, informiere die Polizei, um andere Menschen zu schützen.
Die ausführliche Fassung findest du in unserer Podcast Folge #1.
Literaturverzeichnis:
Benecke, L. (2023). Von Hochstapelei, Betrug und Gaslighting. [Vortrag]. Uelzen
Bowers, L. „Manipulation: Searching for an Understanding“. Journal of Psychiatric and Mental Health Nursing 10, Nr. 3 (Juni 2003): 329–34.
Bundeskriminalamt. Verdacht des Menschenhandels. Bundeskriminalamt. Abgerufen am: 02.12.2023. https://www.bka.de/DE/IhreSicherheit/RichtigesVerhalten/VerdachtDesMenschenhandels
Cleckley, Hervey M. „The Mask of Sanity“. Postgraduate Medicine 9, Nr. 3 (März 1951): 193–97.
Hamilton, P. (1939). Gas Light. Constable.
Hewstone, M., & Martin, R. (2014). Sozialer Einfluss. In Sozialpsychologie (6. Auflage). Springer. 978-3-642-41090-1
Netflix. (2022). Der Tinder Schwindler. Netflix. https://www.netflix.com/de/title/81254340
Sachse, Rainer. Persönlichkeitsstörungen verstehen. 11. Aufl. Köln: Psychiatrie Verlag, 2020.
Schröder, Fee. „Psychopath: Merkmale & Verhaltensmuster“. HelloBetter (blog), 14. Juni 2021.
Spektrum. Manipulation. Lexikon der Psychologie. Abgerufen am. 02.12.2023. https://www.spektrum.de/lexikon/psychologie/manipulation/9152
Stern, R. (2007).
The gaslight effect: How to spot and survive the hidden manipulations other people use to control your life. Morgan Road Books.
Kontakt zu uns
Copyright © Alle Rechte vorbehalten.